La reconstruction mammaire fait partie intégrante de la prise en charge du cancer du sein, en particulier après une chirurgie mammaire non conservatrice. La reconstruction mammaire est prise en charge à 100 % dans le cadre de l’ALD (affection longue durée) sur la base du tarif de l’Assurance maladie.
Diverses techniques sont utilisables selon les cas: prothèses, lambeaux musculo-cutanés, lipofilling, etc. La qualité de la peau et du muscle du thorax est fondamentale dans le choix, ainsi que la morphologie, notamment la taille des seins.
La profession et la pratique de sports sont pris en considération.
Enfin, en cas de facteurs de risque, il faut privilégier la technique la plus simple. L’arrêt du tabac un mois avant la chirurgie peut permettre de diminuer le risque de complications post-opératoires mais il est préférable que le tabagisme soit interrompu bien plus longtemps à l’avance.
Il est maintenant prouvé que la reconstruction:
-n’augmente pas le risque de récidives ou de métastases;
-ne retarde pas le diagnostic d’une récidive ou d’une métastase;
-ne modifie pas le pronostic.
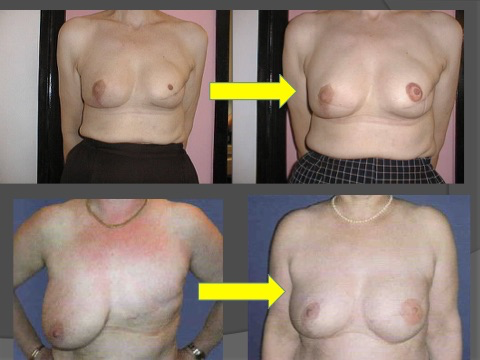
Souvent la reconstruction nécessite une symétrisation de l’autre sein. Cette symétrisation fait appel à des techniques tout à fait classiques de chirurgie esthétique.
Enfin, il faut avoir bien conscience que la reconstruction nécessite souvent plusieurs opérations successives.
Reconstruction immédiate-Reconstruction différée
La reconstruction mammaire se fait parfois en même temps que la chirurgie du cancer, on parle dans ce cas de reconstruction immédiate. Plus souvent, elle est encore réalisée après la fin des traitements, au cours d’une nouvelle intervention; on parle cette fois de reconstruction différée. Lorsqu’une radiothérapie doit être réalisée en complément de la chirurgie du cancer du sein, ou si la tumeur du sein est très volumineuse, la reconstruction est nécessairement différée.
La reconstruction immédiate est donc loin de s’appliquer à la majorité des cas. Ses indications traditionnelles sont:
– mastectomie pour cancer in situ étendu (carcinome intra-canalaire)-Voir: Cancers in situ.
– mastectomie sur récidive d’un cancer infiltrant déjà traité de façon conservatrice
– mastectomie préventive ou prophylactique dans certains cas de risques familiaux (mutations génétiques prouvées)-Voir: Cancers d’origine génétique.
-mastectomie aprés schéma thérapeutique « inversé », on realise tous les traitements (chimiothérapie et radiothérapie) avant la mastectomie, permettant de proposer une reconstruction immédiate mais dans certaines conditions.
Reconstruction mammaire par prothèse
Dans les cas où l’ablation du sein et les traitements associés ont préservé la qualité de la peau et des muscles, le plus simple est la mise en place d’une prothèse.
On l’utilise pour reconstruire un sein petit ou moyen. Il oblige dans la majorité des cas à retoucher à l’autre sein, le plus souvent lors d’une deuxième intervention. La prothèse est placée derrière le muscle pectoral et redonne un volume au prix d’un sein bombé dans sa partie supérieure, et d’un sein qui ne retombe pas naturellement.
L’intervention est assez rapide mais il existe une instabilité dans le temps qui fait que, dans les années suivant cette chirurgie, on peut y revenir pour changer l’implant qui devient trop petit si on prend du poids et inversement. Il peut aussi se développer une coque qui est une réaction à corps étranger rendant le sein dur et douloureux ; il faut alors changer la prothèse. Cette coque est très fréquente quand la paroi thoracique a reçu de la radiothérapie.
Actuellement, il existe des prothèses remplies avec du sérum physiologique, d’autres avec du gel de silicone. Ces dernières ont été interdites en France entre 1995 et 2001 car il y a eu des fuites de silicone entraînant des problèmes rhumatologiques ou dermatologiques. Actuellement, avec un recul de plus de 5 ans d’utilisation, le gel de silicone est cohésif et ne fuit plus. La durée de vie de ces implants varie de 10 à 20 ans. Enfin il existe aussi des prothèses mixtes à double enveloppe: une partie de sérum qui est donc gonflable à la demande, une partie remplie de silicone pour une consistance plus naturelle.
On dispose par ailleurs de prothèses rondes (qui peuvent être plus ou moins larges et plus ou moins projetées) et les prothèses anatomiques (dont la forme imite celle d’un sein) En reconstruction mammaire on utilise souvent des prothèses anatomiques.
Les prothèses
Les prothèses sont constituées d’une enveloppe et d’un produit de remplissage.
L’enveloppe est toujours en silicone ; elle peut être lisse ou texturée (légèrement rugueuse) sachant que ces dernières sont abandonnées en raison du risque très rare mais grave de lymphome anaplasique à grandes cellules. Ce risque est estimé à 1 cas sur 30000 patientes et semble concerner plus les implants macrotexturés que microtexturés. Aucun cas n’a été décrit avec les prothèses lisses.
Le produit de remplissage est soit du sérum physiologique, soit du gel de silicone, soit les deux.
Il existe deux types de forme : les prothèses rondes (qui peuvent être plus ou moins larges et plus ou moins projetées) et les prothèses anatomiques (dont la forme imite celle d’un sein). En reconstruction mammaire, on utilise souvent des prothèses anatomiques.

Il existe aussi des prothèses « d’expansion » dont on peut augmenter le volume une fois la peau cicatrisée garce à une petite valve dans laquelle on pique à travers la peau.
Il est généralement nécessaire de symétriser l’autre sein.
Lorsque l’autre sein était plus petit on peut l’augmenter avec une prothèse.
Si l’autre sein est gros et tombant, il faut une intervention de symétrisation, généralement avec une cicatrice en T inversé.
Les expandeurs
Cette technique est utilisée pour des seins assez volumineux mais où il existe des contre-indications à d’autres techniques de lambeau.
Il s’agit d’une prothèse dégonflée qu’on met en place lors d’une première intervention puis qu’on gonfle progressivement en consultation 1 fois par semaine par une petite valve incorporée. Au bout de 2 à 3 mois, on obtient le gain de peau souhaité pour un bon volume de sein. Lors d’une deuxième intervention, on enlève l’expandeur, on met en place la prothèse définitive en silicone, et dans le même temps, on fait la plastie de l’autre sein.
Reconstruction mammaire par lambeaux musculo-cutanés
lambeau de Grand Dorsal
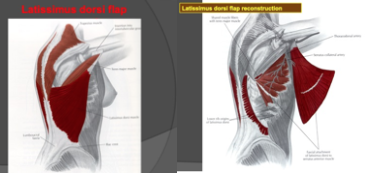
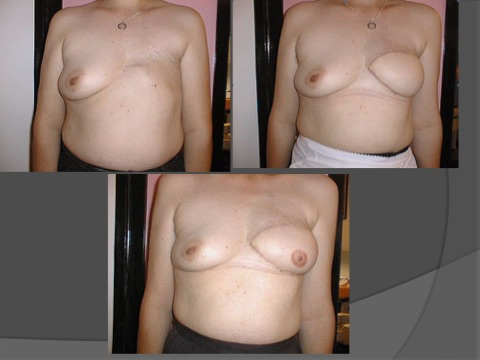
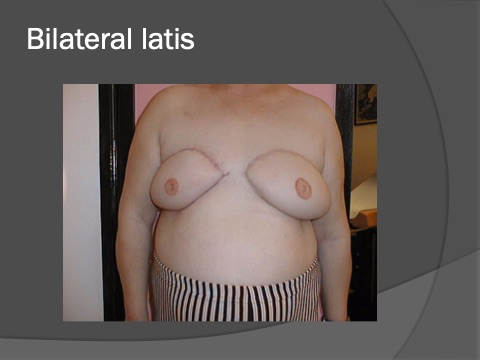
Le lambeau de Grand Dorsal est aujourd’hui beaucoup plus utilisé que le lambeau de Grand Droit de l’abdomen. Dans le cadre du Grand Droit, il s’agit d’un prélèvement de peau, de muscle et surtout de graisse dans le dos pour reconstruire le sein. En fonction de la taille de l’autre sein, on peut mettre ou non une prothèse derrière ce muscle.
L’avantage est que la forme est naturelle et que l’on n’est pas toujours obligé de retoucher à l’autre sein. L’inconvénient est une cicatrice dans le dos.
Il est rare qu’il existe des séquelles douloureuses dans le dos sauf chez les femmes qui ont des antécédents de douleurs dorsales. Les séquelles sur la mobilité de l’épaule sont très rares.
Cette technique est formellement contre-indiquée si la patiente fume.
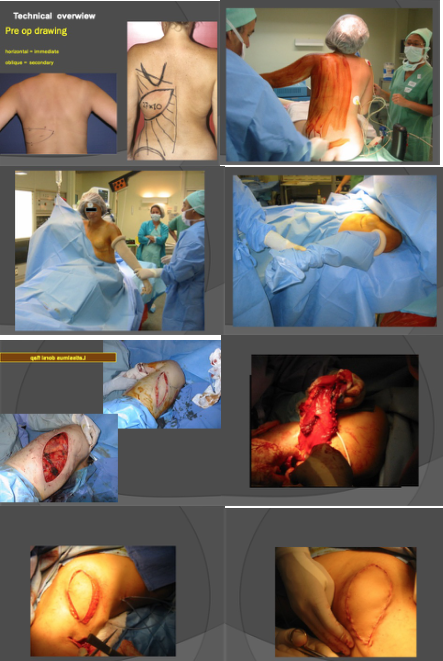
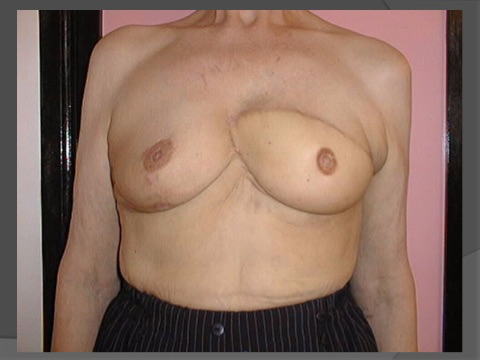
Lambeau de Grand Droit
Pour la reconstruction par lambeau de Grand Droit, on prélève de la peau, de la graisse et du muscle sur le ventre pour refaire le sein. La cicatrice abdominale est entre le nombril et le pubis sur toute la longueur du ventre. Comme on prélève du muscle, on affaiblit la paroi abdominale et on met souvent en place une plaque pour la solidifier. Des hernies abdominales peuvent apparaître dans les années qui suivent, dans 2 à 3 % des cas. Cette technique est également contre-indiquée chez les patientes fumeuses, ou qui ont des antécédents de phlébite ou d’embolie pulmonaire, ou des cicatrices abdominales.
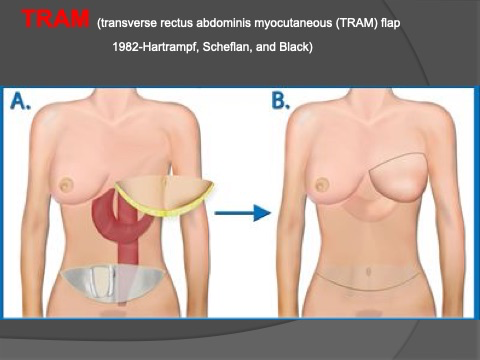
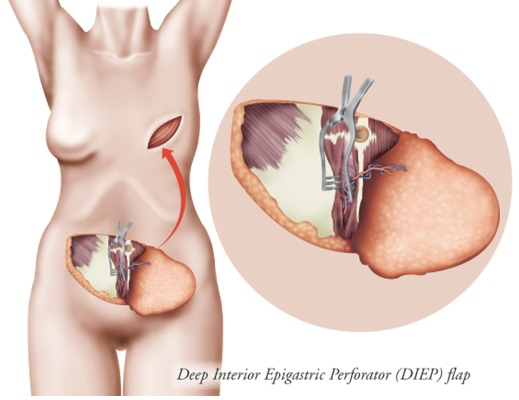
Une variante: le DIEP flap (Deep Interior Epigastric Perforator Flap):
Le lambeau DIEP est un lambeau cutanéo-graisseux libre prélevé sur l’abdomen: il ne comprend ni muscle, ni aponévrose du grand droit de l’abdomen et il offre un volume de reconstruction important. Pour cette raison, il n’est pas associé à du matériel prothétique et bénéfice ainsi de l’avantage d’être purement autologue. Le lambeau DIEP est considéré comme une variante, voire une évolution de la technique TRAM. En n’emportant ni aponévrose, ni muscle du grand droit de l’abdomen, la technique DIEP permettrait, par comparaison à la TRAM, de réduire la morbidité du site donneur. Le lambeau abdominal prélevé est transféré sur la paroi thoracique sur laquelle il est fixé de façon temporaire. Une anastomose est réalisée au microscope entre l’artère épigastrique inférieure profonde du lambeau et l’artère du site receveur.
Le lipofilling: technique complémentaire (voir aussi: lipofilling-Système Brava)
Le lipofilling ou lipomodelage est actuellement le traitement de référence pour la correction de séquelles modérées du traitement conservateur. Cette technique dérive de la classique liposuccion utilisée en chirurgie esthétique depuis les années 80. Il s’agit donc du transfert de graisse présente en excès dans certaines régions (abdomen, cuisses, hanches, etc) vers les seins afin de combler certains défects de volume. L’utilisation de graisse en comblement d’une perte de substance remonte à 1895, mais c’est le Docteur Coleman, chirurgien américain qui, en 1990, affina le concept et l’appliqua au rajeunissement facial. Il affina la technique de lipofilling, développa un matériel spécifique et nomma sa technique lipostructure. L’efficacité importante de ces transferts de graisse au niveau de la face, utilisés selon les principes modernes de préparation et de transfert atraumatique à permis l’application de cette technique au remodelage mammaire.
La Technique du lipofilling
On commence par procéder à un repérage précis des zones de prélèvement de la graisse, ainsi que des sites de réinjection. Il faut évaluer les zones qui sont à traiter sur le sein. Elles sont repérées et marquées sur la patiente. Des photographies sont systématiquement réalisées et permettent de préparer l’intervention la veille de l’opération, et servent de point de repère pour évaluer l’efficacité de l’intervention sur les zones donneuses et sur le site receveur.
L’anesthésie est le plus souvent générale du fait des quantités de graisse nécessaires. L’anesthésie locale ne se concevrait que pour de petites retouches. Une antibioprophylaxie est faite en début d’intervention.
Le site de prélèvement du tissu graisseux est le plus souvent la face antérieure de l’abdomen mais aussi la culotte de cheval ou la face interne des cuisses et des genoux. Le but est de réaliser le prélèvement graisseux de façon atraumatique de manière à éviter la destruction des adipocytes. Une infiltration de la zone de prélèvement est faite par certains opérateurs par du sérum adrénaliné (1mg d’adrénaline dans 500cc de sérum physiologique). On utilise une canule à usage unique ou une canule de Coleman à bout mousse passées par des incisions de 4mm (lame de bistouri N° 15) et fixées à une seringue luer-lock de 10ml. L’aspiration doit être douce et modérée, donc faite uniquement à la seringue (contrairement à la liposuccion classique). Les zones de prélèvement peuvent être ensuite régularisées par une liposuccion classique de complément.
Plusieurs seringues sont ainsi remplies et obturées par un bouchon vissable. Elles sont ensuites centrifugées par lots de 6 pendant 4 minutes à 4000 tours par minute. Cette centrifugation sépare trois composants: du sang à la partie inférieure, de l’huile à la partie supérieure et la graisse pure au milieu qui est récupérée et seule transférée.
La réinjection du tissu graisseux se fait à partir d’incisions de 1 mm à l’aide de micro-canules.
On procède ainsi à l’injection de micro-particules de graisse comme des «spaghettis» dans différents plans et selon des directions multiples et divergentes, afin d’augmenter la surface de contact entre les cellules implantées et les tissus receveurs, ce qui assurera la survie des cellules adipeuses greffées.
Dans la mesure où il s’agit d’une véritable prise de greffes de cellules vivantes, et sous réserve que la technique soit bonne et la prise de greffe effective, les cellules ainsi greffées
resteront vivantes au sein de l’organisme, ce qui fait de la technique de liposculture une technique définitive puisque les cellules adipeuses ainsi greffées vivront aussi longtemps que les tissus qui se trouvent autour d’elles. On essaie de faire une «surcorrection» de volume injecté car il faut compter sur une resorption naturelle de 30% du tissu transféré. Lorsque les tissus receveurs sont saturés de graisse il faut s’arréter sous peine d’induire des foyers de cytostéatonécrose; il est alors possible de reprendre le lipofilling quelques mois plus tard.
Il existe des variantes techniques, notamment sans centrifugation où la graisse est réinjectée directement. La lipo-aspiration peut aussi être assistée par hydrojet: avec l’hydro dissection, c’est la solution qui est tumescente, donc pas besoin d’infiltrer. Le réel gain de temps est sur la récupération de graisse et sa réinjection. En effet, pendant la durée de l’intervention, la graisse est récoltée, nettoyée et tamisée dans un LipoCollector®. Elle est prête à l’emploi. Inutile de centrifuger. La graisse est récoltée avec moins de 25% de liquide. En raison des petites ouvertures sur les canules (bloquées par le capillaire d’eau) “les îlots d’adipocytes” sont plus petits et donc plus faciles à réinjecter. Le récipient n’a pas besoin d’être ouvert. Le gras est extrait par la douille entrante à l’aide d’une seringue ou canule spécifique à uage unique.
La durée de l’intervention est fonction de la quantité de graisse à réinjecter et du nombre de localisations à traiter. Elle peut varier de 30 minutes à 2 heures en cas de lipostructure isolée. Elle se fait en ambulatoire.
Les suites opératoires, sur le site de prélèvement sont celles de toute liposuccion. Sur le sein, une légère inflammation transitoire est possible ainsi que oedème et ecchymoses qui disparaissent en 2 à 4 semaines.
La technique du lipomodelage représente une avancée considérable dans l’arsenal thérapeutique de la prise en charge des séquelles modérées du traitement conservateur. Elle permet en effet de restaurer au sein un galbe et une souplesse qu’aucune autre technique chirurgicale n’apportait jusque là. L’imagerie mammaire n’est pas perturbée par cette technique et les transferts graisseux ne gênent pas la surveillance mammaire si le lipomodelage a été réalisé selon les règles de l’Art et si l’imagerie mammaire est réalisée par un radiologue ayant une bonne expérience en sénologie.
Initialement proposé pour les séquelles modérées de traitement conservateur, il semble aujourd’hui possible d’étendre les indications de cette technique à des déformations importantes qui relevaient auparavant de l’utilisation d’un lambeau musculo-cutané comme le lambeau de grand dorsal.
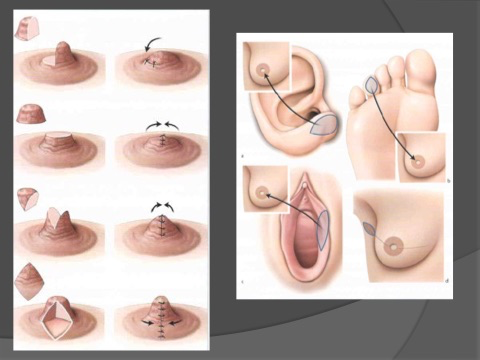
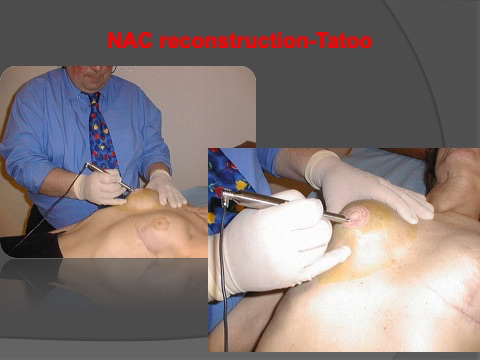
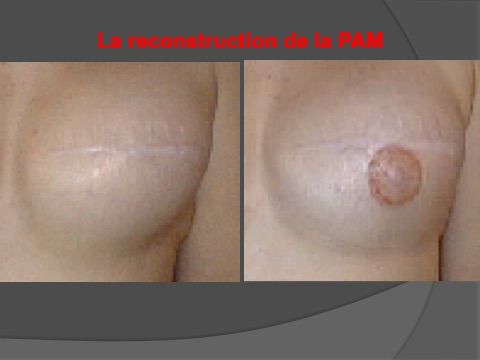
Reconstruction de la plaque aréolo-mamelonnaire