La fertilité naturelle
Pour un couple fertile âgé de 25 ans, la probabilité mensuelle d’obtenir naturellement une grossesse est de 25 %. Cette probabilité diminue avec l’âge et la durée d’infertilité. Mais cela reste très variable dans la population. On estime globalement qu’un couple sur 7 est amené à consulter un médecin au moins une fois pour une infertilité supposée et qu’un couple sur 10 suit des traitements pour remédier à son infertilité.
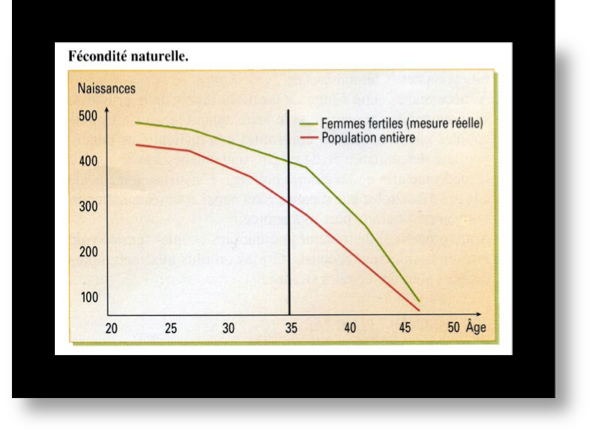
Il est bon de savoir qu’en l’absence de toute anomalie, un couple fécond n’a pas plus de 25 % de chances par cycle d’obtenir une grossesse.
On parle d’infertilité lorsqu’en l’absence de toute contraception et malgré des rapports réguliers et assez fréquents, un couple ne réussit pas à concevoir un enfant au bout de deux ans. On doit tenir compte de cette notion pour choisir le moment de commencer des explorations spécialisées, mais également de divers autres facteurs comme l’âge, la probabilité d’une anomalie, l’angoisse des parents, etc.
Notions épidémiologiques : fertilité et fécondabilité
La fertilité ou fécondité est définie comme l’aptitude à obtenir une grossesse. Un couple est donc dit fertile ou fécond s’il a obtenu une grossesse. Dans le cas contraire il est dit infertile ou infécond, et l’on parle d’infertilité.
La fécondabilité est la probabilité mensuelle d’obtenir une grossesse. Dans l’espèce humaine elle est d’environ 25%. Toutefois elle est très variable dans la population. Lorsque cette probabilité est nulle, on parle de stérilité (incapacité totale de procréer naturellement). Lorsqu’elle est faible (<5%) on parle d’hypofertilité. De cette notion découle celle de délai nécessaire pour concevoir, c’est-à-dire le temps qui s’écoule entre l’arrêt de toute contraception et l’obtention de la grossesse. Il est en moyenne de 6 mois et l’on ne considère pathologique (anormal) qu’un délai supérieur à 2 ans. Ce n’est en général qu’à ce terme que sont réalisés les explorations et les traitements de l’infertilité.
La fécondabilité varie en fonction de la date des rapports sexuels dans le cycle menstruel. Elle est maximale au moment de l’ovulation, c’est-à-dire en moyenne entre le 13ème et le 15ème jour du cycle (1er jour = 1er jour des règles) pour un cycle de 28 jours. Cependant cette période où la grossesse est possible va de 6 jours avant l’ovulation à 1 ou 2 jours après. Ce raisonnement ne s’applique bien sûr que si le cycle est régulier et normal. Six jours avant car les spermatozoïdes peuvent attendre dans les voies génitales l’arrivée de l’ovule, alors qu’près l’ovulation, l’ovule passe et rapidement la grossesse n’est plus possible : c’est l’histoire du voyageur qui attend le train sur le quai de la gare !
Les causes de l’infertilité
L’infertilité représente un réel problème de santé puisque environ 14% des couples consultent un médecin au moins une fois pour un problème d’infertilité.
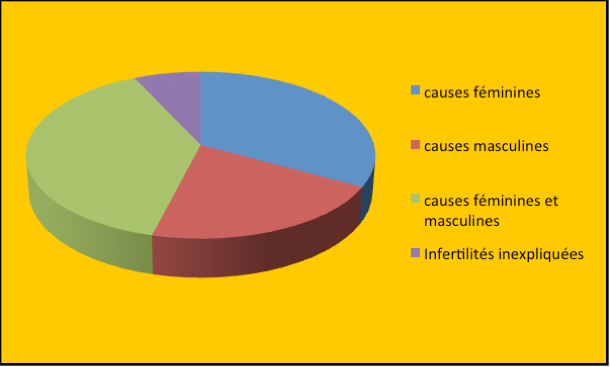
Dans environ 33% des cas, il est trouvé une cause purement féminine, dans 21% des cas une cause uniquement masculine, dans 39% des cas à la fois une cause féminine et une cause masculine et dans 7% des cas aucune cause n’est trouvée (infertilités inexpliquées). Il faut noter que ces infertilités inexpliquées peuvent représenter jusqu’à 30% des cas selon certains auteurs (Fig.2).
A-Les causes féminines
1-Anomalies de l’ovulation (Fig.2)
C’est la cause la plus fréquente d’infertilité chez la femme. L’ovulation peut être totalement absente (anovulation) ou présente mais de mauvaise qualité (dysovulation). Ceci se traduit par l’absence de production d’un ovocyte fécondable. Les troubles de l’ovulation peuvent être dus à un dysfonctionnement des ovaires ou des structures cérébrales qui contrôlent leur activité. Il peut aussi être du à une hyperprolactinémie, un trouble sévère de la fonction thyroïdienne ou même un hyperinsulinisme dans le cas de l’obésité.

2-Anomalies des trompes
Les trompes peuvent être obturées ou altérées, ce qui va empêcher la rencontre de l’ovocyte et des spermatozoïdes. Ces anomalies des trompes sont pour la plupart dues à des infections génitales. Outre leur implication dans l’infertilité, elles peuvent causer des grossesses extra-utérines.
3-Causes cervicales
La glaire cervicale peut être sécrétée de façon inadéquate (quantité, qualité, pH). Ces anomalies peuvent être dues à des infections, des dysfonctionnements des glandes endocervicales ou être consécutives à des traitements de lésions du col de l’utérus (conisation, électro-coagulation).
4-Endométriose
l’endométriose est caractérisée par des localisations anormales de la muqueuse utérine (ovaires, trompes, cavité péritonéale). L’endométriose provoque dans l’organisme la sécrétion de substances défavorables à la fécondation et au développement de l’embryon et peut donc être responsable d’une infertilité.I
B-Les causes masculines
Ces causes masculines ne s’accompagnent pas de trouble sexuel, et la fertilité n’a aucun rapport avec la virilité.
– Oligospermie : ou nombre insuffisant de spermatozoïdes. Normalement, il y a au moins 20 millions de spermatozoïdes par ml de sperme. On considère généralement qu’un nombre inférieur à 10 millions/ml peut être responsable d’une infertilité.
– Azoospermie : dans ce cas là il n’y a aucun spermatozoïde dans le sperme. Il peut s’agir d’une absence de production par les testicules (azoospermie sécrétoire ou non obstructive) ou d’une obturation des canaux permettant l’extériorisation des spermatozoïdes malgré une production normale de spermatozoïdes par les testicules (azoospermie excrétoire ou obstructive). Dans ce dernier cas, il peut s’agir soit d’une anomalie congénitale (souvent génétique associée à la présence de la mutation de la mucoviscidose) soit d’une séquelle d’infection (acquise).
– Asthénospermie : ou défaut de mobilité des spermatozoïdes. Il y a normalement au moins 40% de spermatozoïdes mobiles dans le sperme. En dessous de ce seuil, on parle d’asthénospermie. Il peut également y avoir des anomalies des mouvements des spermatozoïdes (vitesse, trajectoire) et dans ce cas on parle de dyskinésie flagellaire. Quand aucun spermatozoïde n’est mobile il s’agit d’une akinétospermie. Ces anomalies peuvent être dues à des anomalies de structure des spermatozoïdes (défaut de production) ou à des infections.
– Nécrospermie : la nécrospermie est caractérisée par un pourcentage élevé de spermatozoïdes morts (>50%). Elle est souvent due à des infections.
–Tératospermie : il s’agit ici de la présence d’un taux anormalement élevé de spermatozoïdes anormaux. Selon les classifications employées, le pourcentage minimal de spermatozoïdes normaux dans un sperme normal varie entre 15 et 50%. Ces anomalies peuvent intéresser toutes les parties du spermatozoïde (tête, flagelle) et sont généralement dues à un dysfonctionnement de la spermiogenèse.
– Anticorps anti-spermatozoïdes : dans certains cas (traumatismes) les hommes peuvent s’immuniser contre leurs propres spermatozoïdes, ce qui va entraîner une diminution de leur mobilité et de leurs capacités fécondantes.
– Les troubles de l’éjaculation : dans certains cas, le sperme peut être éjaculé non pas vers l’extérieur mais vers la vessie, c’est l’éjaculation rétrograde. Ces troubles sont liés à des maladies neurologiques, souvent dues à des complications du diabète.
Les facteurs diminuant la fertilité
En dehors de toute pathologie, certains facteurs influent grandement sur la fertilité naturelle et après traitement.
– Chez la femme:
l’âge joue un rôle très important puisqu’au fur et à mesure que l’âge augmente, d’une part les chances de grossesses s’amenuisent de façon très importante (voir Fig.1) et d’autre part il y a une augmentation des fausses couches. En fécondation in vitro, la baisse de la production ovocytaire après 35 ans est d’environ 50% et celle du nombre d’embryons d’environ 1/3.
Les déséquilibres alimentaires entraînant un excès (obésité) ou un déficit de poids (maigreur) ont une influence péjorative sur la fécondité, agissant en particulier au niveau de la qualité de l’ovulation.
Le tabac et l’alcool diminuent également la fertilité.
Les antécédents chirurgicaux: Des antécédents de chirurgie pelvienne, incluant l’appendicectomie multiplient le risque d’infertilité primaire par 4,7 et d’infertilité secondaire par 7,1.
Les infections génitales au niveau des trompes, quelles soient récentes ou anciennes (et souvent passées inaperçues), multiplient le risque par 32 pour une d’infertilité primaire et par 22 pour une infertilité secondaire. Elles sont particulièrement dues au Chlamydiae et au Gonocoque.
-Chez l’homme: l’âge est associé à une baisse de la fertilité mais à un degré bien moindre que chez la femme. L’obésité, le tabac et l’alcool sont également des facteurs délétères. Certaines conditions de l’environnement (chaleur, solvants, pesticides…) peuvent entraîner une diminution de la fécondité. Il en est de même pour le stress, l’alcool, le tabac, la drogue. La présence d’un varicocèle augmente le risque d’oligoasthénospermie par 3 ou 4. Des antécédents de maladies sexuellement transmissibles, augmentent également les risques par un coefficient de 2 à 6.
Les facteurs liés au couple
La fréquence des rapports sexuels joue bien évidemment un rôle, particulièrement en période ovulatoire.