Le virus ZIKA (ZIKV) est un flavivirus de la même famille que les virus de la dengue et de la fièvre jaune, transmis par les moustiques du genre Aedes. ZIKV est connu depuis 1947 et a été responsable jusqu’à 2013 de cas sporadiques ou de petites épidémies. Après son émergence en Polynésie française en octobre 2013, il s’est propagé dans le Pacifique, dans les Amériques en 2015 et dans les Caraïbes fin 2015. Il existe un risque non négligeable que le ZIKV arrive en Europe dans les mois qui viennent du fait de la présence du moustique tigre « Aedes albopictus » qui sera en période d’activité entre mai et novembre en Europe.
Le risque est quasi-nul en France métropolitaine avant le mois de mai, mais élevé pour les voyageuses.
Dès lors, il est justifié que tout professionnel de la périnatalité interroge les femmes enceintes qu’il suit à la recherche d’un voyage récent en zone d’endémie (principalement en Amérique du Sud, Amérique Centrale, Caraïbes, Pacifique et Cap Vert) pour pouvoir leur proposer une surveillance échographique des biométries céphaliques de leur fœtus.
La population des femmes enceintes françaises doit être éduquée à se protéger du moustique tigre pendant la grossesse par tous moyens (vêtements longs, répulsifs, moustiquaires) et éviter de voyager en zones d’endémie.
Toute personne infectée par le virus ZIKA sur le territoire de France métropolitaine doit également se protéger des piqûres pour limiter la propagation du virus.
Transmission
Elle se fait essentiellement par les piqures de moustique, on l’a vu, mais aussi:
-par voie sexuelle: le virus peut être présent dans le sperme 2 semaines à 2 mois après un Zika clinique;
-Par voietransfusionnelle;
-par voie périnatale (liquide amniotique et tissus foetaux).
A noter que le viruspeut être présent dans la salive, les urines et le lait maternel.
Clinique
La durée d’incubation varie de 3 à 12 jours.
20% des cas sont symptomatiques. Les formes symptomatiques sont caractérisées par un syndrome pseudo grippal et une éruption cutanée diffuse. Il n’y a pas de formes graves rapportées chez l’adulte ni chez l’enfant. L’association de ce virus à une plus grande incidence de syndromes de Guillain Barré a été rapportée depuis 2014 en Polynésie française puis fin 2015 au Brésil, en Colombie et au Venezuela.
Diagnostic
Le diagnostic de certitude repose sur un diagnostic direct par détection du génome viral par RT-PCR dans le sérum des patients dont le début des symptomes date des 7 derniers jours (réalisable dans plusieurs laboratoires de biologie médicale). La PCR salivaire peut augmenter le taux de détection en phase aiguë. Les urines peuvent rester positives plus de 10 jours après la maladie. La virémie peut être transitoire dans le liquide amniotique et sa négativité n’élimine pas le diagnostic.
les sérologies doivent être faites plus de 4 jours après le début des symptômes mais il existe beaucoup de faux positifs et faux négatifs.
Le diagnostic différentiel concerne la dengue et le chikungunya:

Complications
1-Malformations cérébrales et microcéphalies. Les lésions sont vues par l’échographie et l’iRM cérébrale:
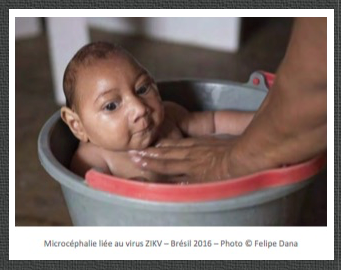
-microcéphale <3èmepercentile;
-anomalie de la gyration;
-dilatation ventriculaire et des espaces péricérébraux;
-hypoplasie du tronc cérébral et du cervelet;
-agénésie du corps calleux et du septum lucidum;
-calcifications cortico-sous-corticales;
-pseudo-kystes sous-épendymaires occipitaux et frontaux.
2-Autres atteintes séquellaires: polyradiculonévrites, méningites, encéphalites, myélite, névrite optique…
Conduite à tenir
Il nexiste pas actuellement de vaccin ni de traitement.
En anténatal: échographie mensuelle. En cas d’anomalies morphologiques: ponction de liquide amniotique pour recherche de virus (PCR) ainsi que CMV, toxoplasmose, dengue, caryotype. Un avis auprès d’un Centre de Diagnostic Prénatal est nécessaire pour définir la conduite à tenir vis à vis de la grossesse.
Nous regroupons dans ce document les informations utiles pour les professionnels de la périnatalité. En pratique :
1. Le virus ZIKA étant généralement asymptomatique, pour les femmes enceintes qui ont récemment voyagé en zone d’endémie, notamment dans la zone s’étendant du Paraguay jusqu’au Mexique y compris les Antilles et les Caraïbes, au Cap Vert, ou dans le Pacifique, à une période où elles auraient pu être exposées au risque (voir le tableau p36), une surveillance échographique mensuelle des biométries céphaliques fœtales est recommandée. La décision de surveillance échographique peut s’appuyer sur une confirmation biologique.
En cas de biométries céphaliques inférieures au cinquième percentile, qu’il y ait ou non un retard de croissance intra-utérin associé, un avis en Centre Pluridisciplinaire de Diagnostic PréNatal (CPDPN) est recommandé pour étude du cerveau fœtal. En dessous du troisième percentile, la réalisation d’une IRM systématique après 26 SA et d’une demande d’avis spécialisé en CPDPN est préconisé.
3.Une femme enceinte exposée au virus ZIKA au premier ou au second trimestre de la grossesse aurait un risque théorique d’avoir un enfant microcéphale estimé entre 0,1% et 16%. Cependant, ces chiffres issus des signalements émis au Brésil pourraient être précisés dans les prochaines semaines. La série polynésienne suggère plutôt un risque de 0,5%.
4.En cas de voyage impératif d’une femme enceinte ou en âge de procréer en zone d’endémie, apprendre les mesures de protection individuelles (port de vêtement longs couvrant les bras et les jambes jusqu’au chevilles, si possible imprégnés de répulsif, moustiquaires imprégnées dans l’habitat…) et les mesures applicables pour la prévention de la prolifération des moustiques localement. Proposer une contraception aux femmes en âge de procréer.
5.En cas d’hospitalisation d’une femme enceinte suspecte d’être infectée par le virus ZIKA, des mesures d’isolement ne sont pas nécessaires.
6.Rassurer la population sur l’absence de transmission inter-humaine par contact simple, en dehors de la présence du vecteur en France et en Europe du nord. Les risques sont quasi-nuls tant que le moustique est en hibernation. Les opérateurs en démoustication étudient actuellement les stratégies d’épandages d’insecticides en fonction des régions.
7.Il est en revanche suggéré la possibilité de transmission par voie sexuelle, et l’emploi du préservatif est recommandé pour les femmes enceintes ou en âge de procréer en zones d’endémie, ou dont le compagnon est suspect d’être infecté.
8.En prévision de la sortie d’hibernation du moustique tigre prévue en mai prochain en France métropolitaine, recommander aux femmes enceintes des mesures de protection telles que le port de vêtements longs, l’emploi de répulsifs et de moustiquaires… Et diffuser l’information du CRAT sur les répulsifs en annexe du présent document (disponibles sur www.lecrat.fr).
9.Apprendre à repérer un moustique tigre de type Aedes albopictus (dont les pattes sont rayées de noir et blanc) et signaler sa présence sur le portail des tutelles (www.signalement- moustique.fr) est un acte citoyen permettant d’adapter la stratégie d’épandage des insecticides en période d’activité du moustique.
10.Le présent document doit être diffusé au plus grand nombre possible de professionnels, en attendant l’organisation de formations locales.