Le post-partum immédiat est une période critique. La femme enceinte, objet de tous soins, se métamorphose brutalement en mère, confrontée à un nouveau-né qu’il lui faut «adopter». L’attention médicale se relâche, se fait plus distante face à cette jeune femme, vulnérable, fatiguée. C’est pourtant au cours de cette «crise» que va se jouer la qualité d’un allaitement.
I-Physiologie de l’allaitement
Deux hormones, toutes deux d’origine hypophysaire sont impliquées dans l’allaitement : la prolactine et l’ocytocine.
LA PROLACTINE : HORMONE DE PRODUCTION. Une histoire sur 12 mois…
D’origine antéhypophysaire, la prolactine voit son taux plasmatique augmenter tout au long de la grossesse, pour atteindre, en fin de grossesse, une concentration plasmatique égale à 10 fois sa concentration de départ. La chute brutale de la progestérone, après l’accouchement, permet à la prolactine d’induire la synthèse du lactose et des protéines du lait, c’est la première montée laiteuse.
Par la suite, même en cas d’allaitement, le taux de prolactine va commencer à baisser à partir du quinzième jour du post-partum, pour se normaliser au 3e mois. Il sera toujours à son maximum la nuit.
Une régulation mécanique
C’est la succion du mamelon qui est le moteur de la sécrétion de la prolactine. Cette stimulation aboutit, par voie nerveuse, à l’hypothalamus et entraîne une inhibition du PIF (facteur hypothalamique inhibiteur de la prolactine).
Pendant et après chaque tétée, on assiste à une ascension du taux de prolactine qui atteint son maximum 45 minutes après le début de celle-là. Deux heures après, la prolactine revient à son niveau de base : ainsi chaque tétée prépare la tétée suivante.
La stimulation du mamelon est le mécanisme régulateur initiateur de la lactation, juste après l’accouchement et modulateur de celle-ci, au cours des trois premiers mois de l’allaitement. Le taux de prolactine est directement lié à la fréquence et à la durée de chaque tétée, ainsi qu’à la qualité de la succion.
Le réflexe de succion est à son maximum dans les 20 à 30 minutes qui suivent la naissance. Si le nouveau-né n’est pas mis au sein à ce moment là, ce réflexe diminue temporairement pour ne redevenir efficace que deux jours plus tard.
La réponse prolactinique à la succion diminuera pour s’annuler en trois mois environ. La lactation est alors, à partir de cette date, simplement entretenue par la vidange des seins.
Il faut savoir enfin qu’il existe une baisse physiologique de la lactation au septième jour du post-partum, baisse qui est suivie d’une deuxième montée laiteuse. Cet «accident», normal dans l’évolution de la lactation, survient au plus mauvais moment, celui du retour au domicile de la jeune accouchée. Il doit être annoncé et dédramatisé.
L’OCYTOCINE : HORMONE DE LA LIVRAISON
D’origine post-hypophysaire, l’ocytocine va entraîner la contraction des cellules myoépithéliales de la glande mammaire, ce qui provoque l’excrétion de lait. Ce réflexe d’éjection est, directement induit , là aussi, par la stimulation mécanique du mamelon. Il s’agit d’un réflexe neuro-hormonal.
Au cours d’une seule tétée, il se produit plusieurs réflexes d’éjection. La stimulation mamelonnaire d’un côté entraîne un réflexe d’éjection des deux côtés.
II-Techniques de l’allaitement
Celles-ci découlent directement du respect des phénomènes physiologiques.
LES PRINCIPES
-La mise au sein doit être précoce, en salle de travail. Le réflexe de succion du nouveau-né est alors à son maximum, la montée laiteuse en sera d’autant favorisée, en qualité et en précocité.
-Lors des premiers jours du post-partum, le nombre et le rythme des tétées seront fixées par les besoins de l’enfant. Le démarrage de la sécrétion lactée est très directement lié à la fréquence des stimulations mécaniques. En règle, le nombre des tétées varie de 6 à 10 par jour les quatre premiers jours, puis le nouveau-né se règle sur 6 à 7 tétées en moyenne.
-La tétée nocturne, au début, est une bonne chose pour profiter de la sécrétion prolactinique maximale et favoriser la montée laiteuse.
-La durée de chaque tétée doit être souple, de dix minutes à trois quarts d’heure, selon les enfants. La tétée alternée est la seule technique qui permette de profiter des réflexes d’éjection. Elle consiste à mettre le bébé à chaque sein plusieurs fois au cours d’une même tétée plutôt qu’une seule fois à chaque sein.
-L’efficacité de l’allaitement sera jugée sur le comportement de l’enfant entre les tétées (sommeil) et sur une seule pesée quotidienne.
LES GESTES
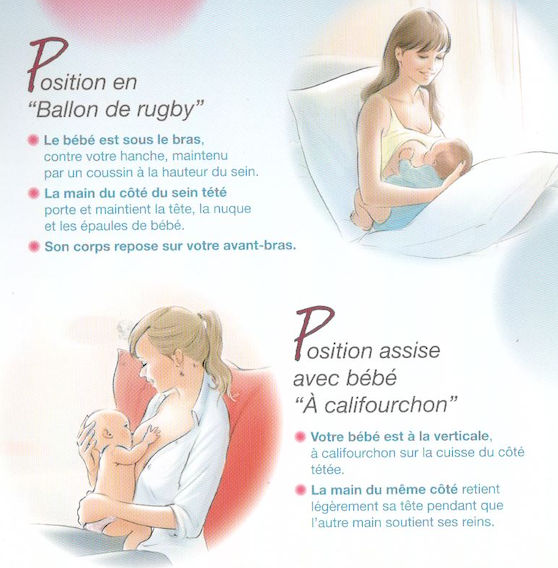
-Le dos maternel : que l’allaitement se fasse en position assise ou en position couchée, c’est le dos qui doit être protégé, en étant bien calé pour éviter les dorsalgies.
-La position de l’enfant au sein : l’enfant doit avoir la bouche largement ouverte. Le mamelon et la partie du sein qui se trouve juste en dessous forment, grâce à la succion, un «bout de sein» qui est environ trois fois plus long que le mamelon au repos et qui va en arrière de la bouche d’un bébé, jusqu’à la jonction entre le palais et le voile du palais.
À sa base, ce «bout de sein» est coincé entre la gencive supérieure et la langue du nouveau-né. Ainsi, mamelon et moitié inférieure de la plaque aréolomamelonnaire sont-ils enfouis, ce qui prévient toute lésion mécanique.


-L’hygiène mammaire est simple
-lavage des mamelons à l’eau avant chaque tétée et savonnage lors de la douche, deux fois par jour ;
-interdiction de toute pommade ou désinfectant local dont il n’a jamais été prouvé qu’ils aient un effet préventif sur les traumatismes locaux ;
-séchage parfait pour éviter toute macération.
III-Les difficultés de l’allaitement
Si elles sont minimes, elles prennent, dans le contexte très particulier du post-partum, des proportions non négligeables.
-La montée laiteuse insuffisante : celle-ci doit rester exceptionnelle s’il n’y a pas d’erreur commise dans les quarante-huit premières heures. Suggérer de donner un biberon de complément à une mère qui essaie d’allaiter son nouveau-né ne va faire qu’aggraver l’insuffisance de sécrétion lactée.
-Les mamelons ombiliqués : ils ne sont pas une contre-indication à l’allaitement mais les premières mises au sein nécessitent plus de patience et d’attention.
-Les lésions du mamelon : leur traitement est surtout préventif, basé sur l’hygiène correcte et une position au sein adéquate. Les gerçures du mamelon imposent un renforcement des mesures d’hygiène, le recours à un seul sein à chaque tétée, voire l’interruption transitoire de l’allaitement du coté atteint, lorsque la douleur est intolérable, jusqu’à cicatrisation complète. Ce type de complications n’est pas fonction de la durée de chaque tétée mais bien plutôt d’une mauvaise technique de succion.
-L’engorgement mammaire : Le sein est douloureux, tendu, fixé. L’éjection du lait ne se fait plus. L’application de cataplasmes anti-inflammatoires, l’utilisation de médicaments anti-inflammatoires et d’ocytocine (5 unités en intramusculaire, 15 minutes avant la tétée) permettent de passer ce cap difficile. Mais il existe un geste efficace et simple qui prévient l’engorgement mammaire : c’est la vidange manuelle de chaque sein après la tétée s’il existe un «trop plein». L’engorgement est banal et régresse en 24-48 heures.
-La lymphangite : elle se traduit par un placard rouge, en général d’un quadrant supéro-externe, associé à une hyperthermie brutale. Elle est généralement consécutive à un engorgement mal géré. L’arrêt de l’allaitement ne s’impose pas. Le lait recueilli est propre sans trace de pus. Les cataplasmes (Osmogel ®), les anti-inflammatoires per os (l’Ibuprofène est autorisé), une bonne vidange des deux seins à chaque tétée feront tout rentrer dans l’ordre en 48 heures. Cette vidange est au mieux manuelle, sinon elle peut être aidée par un rire-lait. Les antibiotiques ne sont pas nécessaires.
-Différente est la galactophorite pré-suppurative. Elle survient plus tard, 10 à 15 jours après l’accouchement; son début est progressif et la fièvre est modérée à 38-38,5°C. Le sein est douloureux dans son ensemble et plus ferme que l’autre. Et surtout le lait recueilli sur un coton est mélangé à du pus. Le traitement est antibiotique, per os, par dérivés de la pénicilline.
-L’abcès mammaire: il complique une glactophorite négligée ou incomplétement traitée. Evoqué sur une courbe thermique oscillante, sur une tuméfaction fluctuante et battante, sur la présence de pus dans le lait (signe de la compresse), il justifie l’arrêt de l’allaitement du côté atteint (on tire le lait pour bien vider le sein) et le drainage chirurgical suivi d’une antibiothérapie adaptée au germe. Une variante est de faire des ponctions évacuarices avec antibiothérapie pouvant permettre d’éviter l’incision chirurgicale.
IV-Questions pratiques souvent posées
Savoir prescrire aux femmes qui allaitent
Presque tous les composants du plasma maternel sont susceptibles de se retrouver dans le lait à une concentration qui dépend du degré d’ionisation de la molécule considérée, de sa liposolubilité et de son poids moléculaire. La plupart des médicaments véhiculés par le plasma réunissent ces conditions.
En pratique courante , il est bon cependant de se souvenir :
-que l’héparine ne passe pas dans le lait maternel ;
-que les ampicillines sont sans danger ;
-que les toniques cardiaques sont utilisables sans arrière pensée ;
-que les tétracyclines, les dérivés atropiniques, et les antiarythmiques sont formellement contre-indiqués.
L’utilisation de psychotropes soulève quelques précisions :
-Les hypnotiques barbituriques peuvent entraîner somnolence et hypotonie chez l’enfant ;
-les benzodiazépines sont à éviter en traitement chronique et à fortes doses ;
-le méprobamate est présent dans le lait à des concentrations 2 à 3 fois supérieures aux taux plasmatiques ;
-les neuroleptiques sont moins étudiés mais aucun accident n’a été décrit ;
– il y a peu d’information sur les antidépresseurs.
Contraception et post partum
Tant que l’hyperprolactinémie existe, l’ovulation est impossible. Ce blocage est constant dans le premier mois, mais il peut devenir ensuite de moins en moins efficace de telle sorte que la fécondité de chaque cycle, si elle reste diminuée, n’est pas statistiquement nulle à partir de la cinquième semaine.
Une contraception doit donc être proposée à la femme qui allaite si celle-ci veut éviter des grossesses trop rapprochées (voir chapitre 55).
Allaitement et conditions particulières
-La femme césarisée : l’allaitement n’est pas contre-indiqué. La montée laiteuse est souvent retardée par la mise au sein tardive. La jeune femme doit être aidée à chaque tétée, son hydratation et son alimentation bien adaptées.
-L’anesthésie péridurale, qui assure l’analgésie au cours de la césarienne et dans les heures qui suivent l’intervention, est un progrès autorisant l’allaitement immédiat.
-L’enfant de petit poids : le réflexe de succion est souvent mal adapté, mais l’expérience révèle que l’adaptation au sein se fait souvent rapidement à condition de s’en donner la peine.
-Les grossesses gémellaires : L’allaitement n’est pas contre indiqué, il est favorisé par une solide organisation matérielle dont dépendent le repos et la quiétude maternelle.
-Alimentation maternelle et allaitement : il n’est pas d’aliment interdit. Il faut veiller par contre à ce que l’alimentation soit riche en calcium et en protides.
L’arrêt de l’allaitement
Il ne nous revient pas de fixer une durée minimale ou maximale à l’allaitement. Ceci doit rester du ressort du couple «mère-enfant». Le sevrage doit être progressif, en «sautant» une tétée sur trois, puis sur deux .
Esthétique et allaitement
L’hypertrophie glandulaire mammaire n’est pas fonction de l’allaitement mais de la grossesse elle-même. Elle peut entraîner vergetures et ptose mammaire. La prophylaxie de telles lésions débute dès le premier trimestre de la grossesse par le port de soutien-gorges adaptés au volume mammaire et dépourvus d’armature.
Conclusion
Souplesse et simplicité en matière d’allaitement ne doivent pas conduire, bien au contraire, à négligence et désintérêt.
Respecter les «instincts» ou la «nature» ne représente rien pour ces jeunes femmes en quête de réconfort, d’aide et d’attention.
L’allaitement, lorsqu’il est choisi, doit être guidé à la lumière du bon sens et de la physiologie.
Bien conduit, il est certainement pour la mère et son enfant source profonde de plaisir, de réconfort et d’échange.