QU’EST-CE QU’UN PROLAPSUS ?
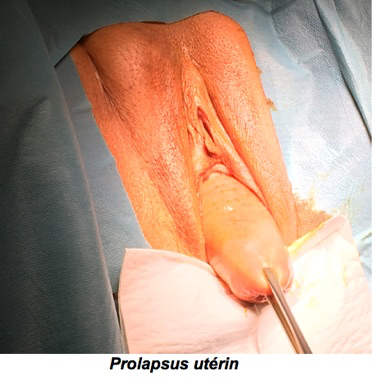
Un prolapsus est la descende d’un ou de plusieurs des organes pelviens pouvant aller jusqu’à l’extériorisation hors du périnée.
Selon l’organe intéressé on distingue :
-Hystéroptose = descente de l’utérus
-Cystocèle = descente de la vessie
-Rectocèle = descente du rectum au niveau de la paroi vaginale postérieure (à distinguer du prolapsus rectal qui est une descente du rectum à travers l’anus)
-Elytrocèle = descente du cul de sac de Douglas, partie la plus basse du péritoine abdominal
Selon l’importance de la descente on distingue trois satdes :
-Stade I : prolapsus n’arrivant pas jusqu’à l’orifice vulvaire
-Stade II: prolapsus atteignant l’orifice vulvaire
-Stade III: prolapsus extériorisé, hors de l’orifice vulvaire.
POURQUOI UN PROLAPSUS ?
Sans entrer dans les détails on peut dire que les facteurs pouvant expliquer un prolapsus sont:
-l’anatomie féminine elle-même;
-les accouchements, même dits «normaux»
-l’âge
-la ménopause qui rend les tissus plus fragiles.
NE PAS CONFONDRE: prolapsus et incontinence urinaire. On peut avoir l’un sans l’autre ou les deux à la fois et les traitements en sont différents. De plus un prolapsus utérin important peut masquer une incontinence urinaire qui pourrait se révéler après le traitement du prolapsus. Il est donc important de bien analyser ces différents problèmes avant de réaliser un traitement chirurgical.ménopause qui rend les tissus plus fragiles.
LES TRAITEMENTS
La rééducation périnéale, qui est toujours une bonne chose (si elle est bien faite) n’a aucun effet sur un prolapsus. Elle ne permet en effet pas de «remonter» les organes.
Il existe des «pessaires», en forme d’anneaux ou de cubes qui, introduits dans le vagin peuvent maintenir les organes en place lorsque la chirurgie ne peut être envisagée. Ils demandent cependant un entretien rigoureux car pouvant, par irritation» entraîner un cancer du vagin.
Le seul véritable traitement du prolapsus est donc chirurgical.
Mais attention, comme on ne meurt pas d’un prolapsus, la solution chirurgicale doit être faite qu’en cas de gêne suffisamment importante.
Il existe de nombreuses opérations qui sont question d’école, d’habitudes des chirurgiens et des éléments du prolapsus. Ces opérations peuvent être faites pas laparotomie (ouverture de l’abdomen), par coelioscopie, ou par voie vaginale. A l’exception de cas très rares, nous réalisons toute la chirurgie des prolapsus par voie vaginale exclusive, c’est-à-dire sans aucune cicatrice visible. L’hystérectomie est réalisée, si elle est nécessaire, par voie vaginale, et les autres éléments du prolapsus sont remontés et maintenus en place par des systèmes de prothèses synthétique se présentant comme des treillis (actuellement à base de polypropylène tricoté à large mailles) dont les mailles guident une cicatrisation naturelle (invasion de fibrine) qui va former des surfaces très solides empêchant une récidive.
Dans la majorité des cas, l’intervention se déroule sans complication. Cependant, tout acte chirurgical comporte un certain nombre de risques et complications:
-Plaie de vessie : une ouverture accidentelle de la vessie peut survenir au cours de sa dissection. Le risque est plus fréquent si vous avez déjà été opérée (césariennes en particulier), ce qui rend la
dissection plus difficile. Cette plaie peut même interrompre le déroulement de l’intervention. La sonde vésicale peut alors être conservée plus longtemps.
-Plaie du rectum : une ouverture accidentelle du rectum peut survenir au cours de sa dissection. Elle est exceptionnelle et implique une réparation immédiate.
-Hémorragie, hématome : cette complication est rare et nécessite exceptionnellement un traitement antibiotique et/ou une ré-intervention et/ou une transfusion.
-Troubles digestifs et difficultés d’exonération : le traitement chirurgical peut aussi entraîner une aggravation ou l’apparition de troubles digestifs. Ces symptômes peuvent disparaître avec un traitement adapté. Une occlusion intestinale est exceptionnelle car la cavité abdominale n’esten principe pas ouverte.
-Troubles mictionnels : une infection urinaire est toujours possible et nécessitera un traitement antibiotique après recherche d’un germe. Dans certains cas, une incontinence urinaire à l’effort peut apparaître ou se majorer dans les suites opératoires, et peut nécessiter ultérieurement une rééducation ou une intervention complémentaire.
-L’apparition dans les suites opératoires d’envies fréquente ou urgentes d’uriner n’est pas rare. Si celles-ci existaient en pré-opératoire, elles peuvent persister. Après l’intervention, même après la remise en place de la vessie, des difficultés importantes pour uriner peuvent aussi survenir, nécessitant de reposer une sonde dans la vessie ou de réaliser temporairement des sondages plusieurs fois par jour.
-Concernant les rapports sexuels : en replaçant en bonne position les organes descendus, l’intervention permet le plus souvent d’améliorer la sexualité. En revanche, la qualité des rapports peut être rarement altérée par des douleurs, des problèmes de lubrification vaginale (liés à l’âge).
-Complications spécifiques aux prothèses : Les prothèses sont conçues pour être parfaitement tolérées et permettre une cicatrisation rapide. Une exposition de la prothèse au travers du vagin peut survenir (rares dans des mains entraînées), due à une mauvaise cicatrisation vaginale qui laisse apparaître la prothèse, le plus souvent sur quelques millimètres, parfois sur une surface plus
importante. Il est alors nécessaire de faire une petite intervention, le plus souvent sous anesthésie locale, pour retirer la partie de la prothèse exposée et permettre une bonne cicatrisation. Elle peut aussi apparaître tardivement, des années après la pose. Elle est souvent asymptomatique, mais peut parfois entraîner des écoulements vaginaux et une infection de la prothèse. Une ré-intervention peut alors être nécessaire pour retirer partiellement ou en totalité cette prothèse. La migration de la prothèse peut aussi exceptionnellement se faire vers la vessie et le rectum. Elle nécessite une réintervention pour l’enlever. Exceptionnellement, la prothèse peut se rétracter, le vaginpeut devenir rigide, sensible, voire douloureux, pouvant au maximum en cas d’échec de traitement conduire à retirer la prothèse (moins de 2 % des cas). Ces complications spécifiques des prothèses sont plus fréquentes en casd’excès de poids, de tabagisme et de tissus fragiles.
-Une fistule est une communication anormale entre deux organes creux. Elle peut exceptionnellement compliquer l’intervention, surtout chez les patientes multi-opérées. Elle peut concerner l’urètre, la vessie, l’uretère, le vagin ou le rectum. Son traitement est le plus souvent chirurgical.
-Le résultat anatomique et fonctionnel est le plus souvent bon à long terme. Il ne peut cependant être garanti. La récidive du prolapsus n’est pas exceptionnelle, liée à de nombreux facteurs (surpoids, toux chronique, altération de la muqueuse vaginale à la ménopause, constipation…), mais sonrisque est variable d’une patiente à une autre. La récidive du prolapsus ne s’accompagne pas systématiquement de la réapparition des symptômes urinaires, sexuels ou digestifs. Cette récidive peut donner lieu à une prise en charge médicale ou bien à une nouvelle intervention.