IRM signifie Imagerie par Résonance Magnétique. Cet appareil utilise un champ magnétique (aimant) et des ondes radio. Aucune radiation ionisante n’est émise.
L’IRM permet une analyse très fine de la structure et de la composition des seins, en distinguant la graisse de la glande mammaire et permet de distinguer d’éventuelles lésions au sein de celle ci.
Pour cela, l’injection d’un produit de contraste en cours d’examen, dans une veine, est dans tous les cas nécessaire. Le radiologue analyse alors les différences de prise de contraste des différents tissus présents au sein de la glande.
Les bases théoriques de l’IRM
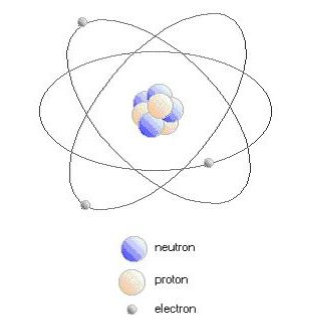
On sait que l’atome est composé d’un noyau lui même composé de protons et de neutrons,entouré d’électrons:
Tous les éléments de l’atome sont animés de mouvements :
1) Chaque électron tourne autour de son propre axe.
2) Chaque électron tourne autour du noyau.
3) Le noyau de l’atome tourne également autour de son propre axe.
Le corps humain contient une grande quantité de protons de l’atome d’hydrogène qui sont présent dans l’eau et la graisse: 80%.
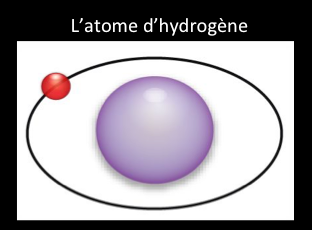
l’imagerie par résonance magnétique du corps humain est basée sur l’étude des protons de ces atomes d’hydrogène.
On sait depuis Oersted (1820) qu’un courant électrique peut induire une force magnétique diteaussi champ magnétique et qu’à l’inverse un champ magnétique en mouvement peut engendrer un courant électrique:
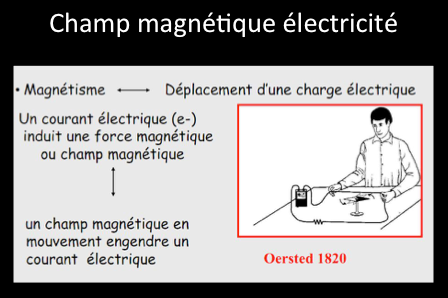
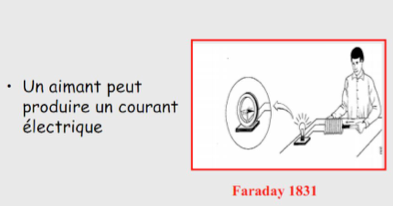
Toute charge électrique en mouvement induit la formation d’un champ magnétique. Le proton de l’hydrogène tourne sur lui-même et, dés lors, il induit la formation d’un champ magnétique autour de lui parce que la charge électrique qu’il contient est en mouvement.
Ce proton de l’atome d’hydrogène possède un moment magnétique qui est représenté par un vecteur μ relié à son moment angulaire intrinsèque (ou spin) I par l’équation: μ = γ I où γ est la constante gyromagnétique du proton.
Le noyau atomique (proton) possèdeun moment cinétique ou spin nucléaire, lié à sa rotation sur lui-même, et un moment magnétique (lié à sa charge en rotation).
Le spin est un vecteur axial qui ne peut prendre que deux directions: +1/2 et-1/2
Les protons ont un moment magnétique élémentaire µ, d’orientation spontanée aléatoire.
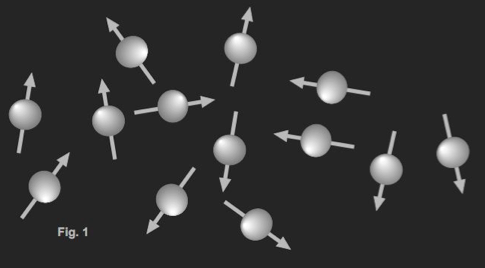
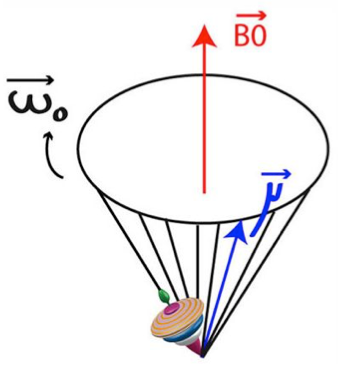
En présence d’un champ magnétique externe B0 uniforme, constant et suffisamment important, les moments magnétiques μ des noyaux d’hydrogène s’alignent:
Ils se mettent donc à tourner autour de la direction du champ magnétique externe B0, selon un angle donné. Leurs mouvements sont analogues à ceux des toupies et ils décrivent des cônes de révolution autour de l’axe de B0.
L’apparition de ce mouvement de rotation, sous l’influence du champ magnétique externe B0, est appelé mouvement de précession:
La vitesse angulaire de ce mouvement de précession est donnée par l’équation de Larmor:
ω = γ B0
où ω est la vitesse angulaire, γ est le rapport gyromagnétique et B0 est l’intensité du champ magnétique.
Note:
ω = 2 π ƒ ou ƒ est la fréquence.
Pour l’hydrogène, γ = 42.57MHz/T
Si B0 augmente, la fréquence de précession augmente et vice-versa.
À 1.5T, la fréquence de précession du proton de l’hydrogène est de 63.86 MHz.
Le Tesla est l’unité internantionale du champ magnétique. les appareils utilisés en médecine vont de 1 à 3 Tesla.
On considère maintenant un objet contenant de l’eau et de la graisse (et par conséquent qui contient des atomes d’hydrogène…) placé dans un champ magnétique B0. Cet échantillon acquiert un vecteur d’aimantation M0 dont la direction et le sens sont ceux du champ B0. Cette aimantation macroscopique résulte de la somme des effets des protons des atomes d’hydrogène contenus dans la substance.
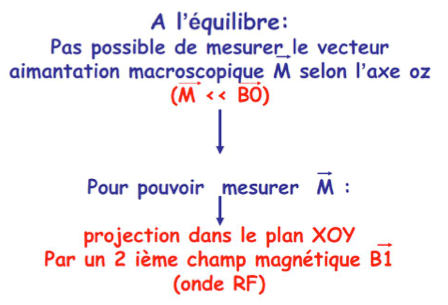
Si l’on applique à ce proton un champ magnétique alternatif RF de direction perpendiculaire à B0. Lorsque ce proton est soumis à un champ magnétique dont la fréquence est la fréquence naturelle de ce proton (fréquence de Larmor), il se produit un transfert d’énergie et le proton absorbe l’énergie provenant du champ RF. Ce phénomène est appelé résonance.

L’échantillon de matière est maintenant soumis à un champ RF produit par un courant passant dans une bobine de direction perpendiculaire à B0 et placé dans le plan transverse.
Ce courant alternatif doit avoir une fréquence de résonance égale à celle des noyaux d’hydrogène (fréquence de Larmor).
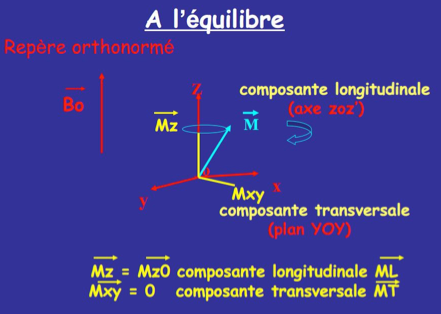
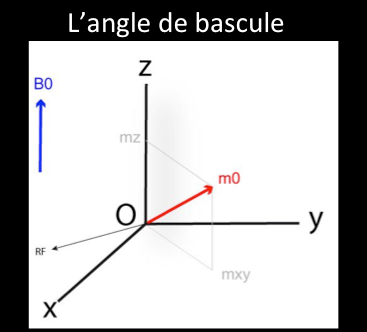
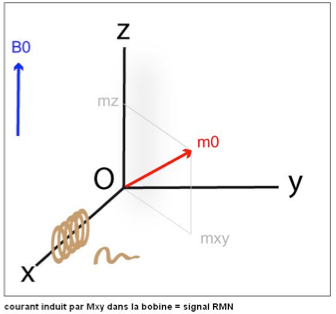
Le gain d’énergie acquis par les protons des atomes d’hydrogène de l’objet entraîne une bascule du vecteur d’aimantation M0. L’angle entre la direction de B0 et M0 est appelé angle de bascule. Le vecteur d’aimantation macroscopique a une composante longitudinale (axe z) et une composante transversale (x0y).
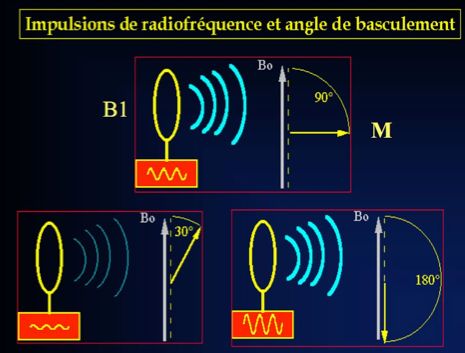
L’importance de cet angle de bascule dépend de l’amplitude et de la durée de l’impulsion RF. L’adaptation de ces deux paramètres permet de choisir l’angle de basculement de M0 : 90° , 180° , etc.
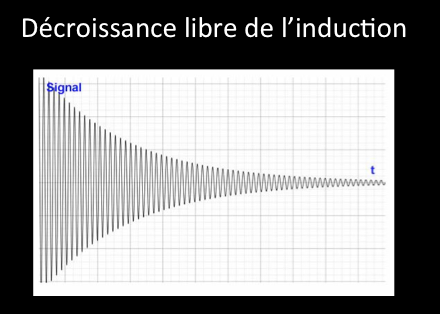
La bobine du paragraphe précédent, de direction perpendiculaire à B0 et placée dans le plan transverse, sert cette fois-ci comme antenne réceptrice. La variation de l’aimantation à l’intérieur de cette bobine va produire un courant électrique: c’est le signal RMN.


La décroissance libre de l’induction:

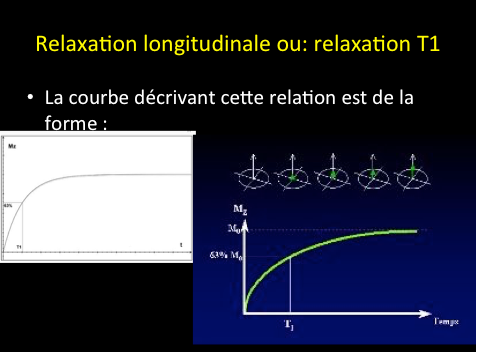
La relaxation longitudinale dite relaxation T1 est le retour de l’objet à son état antérieur, avant l’excitation par l’impulsion RF. Les noyaux d’hydrogène libèrent l’énergie acquise lors de l’excitation RF.
La relation qui décrit le retour de la composante longitudinale en fonction du temps t est du type :
Mz(t)=Mo*(1-exp (-t/T1).
Par définition T1, est l’intervalle de temps correspondant à la récupération de 63% de la magnétisation longitudinale initiale. T1 dépend des propriétés des noyaux d’hydrogène contenus dans les différents tissus. T1 varie selon les tissus.
La relaxation transverse est appelée T2. La relation qui décrit le retour de la composante longitudinale en fonction du temps est du type :
Mxy(t)=Mo*exp (-t/T2).
Par définition, T2 est l’intervalle de temps correspondant à la perte de 63% de la magnétisation transversale initiale depuis la cessation de RF. T2 dépend des interactions entre les noyaux d’hydrogène des différents tissus. T2 varie selon les tissus.
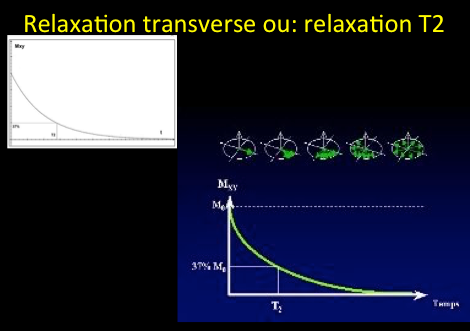
Ce temps de relaxation T2 est toujours inférieur au temps de relaxation T1. Il dépend lui aussi de la mobilité des atomes ou des molécules sur lesquelles ces protons sont engagés.
Ces temps de relaxation vont varier pour un tissu donné selon l’organisation physico-chimique de l’eau dans ce tissu, et c’est sur ces variations que l’on s’appuie pour détecter au sein d’un tissu les modifications liées à la présence d’une lésion. Voici quelques valeurs de T2 dans un champ de 1 Tesla
Exemples: Graisse 84 ms, Muscle 47 ms, Substance blanche 92 ms, Substance grise 101 ms
Le contraste en IRM est dû à la différence entre ces deux temps

Pour une valeur donnée d’un paramètre appelé temps d’inversion (TI), la séquence d’inversion-récupération permet de supprimer de manière non sélective le signal de l’eau (séquence FLAIR), de la graisse (STIR) ou même du silicone. Le contraste est celui d’un T2 et les lésions apparaissent généralement hyperintenses.
L’application d’une impulsion de présaturation avant l’excitation des protons permet d’obtenir une imagerie pour laquelle le signal de la graisse a été supprimé. Cette séquence est particulièrement utilisée en pondération T1 car elle permet d’étudier le rehaussement (prise de contraste) d’une lésion après injection intraveineuse de contraste. Suivant les organes étudiés, elle peut être employée en pondération T2 pour obtenir des images plus détaillées.
Trois techniques de suppression de signal de la graisse sont à disposition:
-la suppression sélective de la graisse (spectrale)
-la séquence d’inversion récupération (STIR)
-la séquence in-phase/out-of-phase (phase-opposition de phase).
L’utilisation de produits de contraste a pour but d’améliorer la visualisation des lésions ou des vaisseaux.
On distingue plusieurs catégories de produits de contraste:
-Les chélates de gadolinium extracellulaires non spécifiques
-les agents superparamagnétiques comme les nanoparticules d’oxyde de fer (SPIO: Small Particles of Iron Oxide)
-les agents hépatospécifiques
-les agents confinés aux espaces vasculaires (« blood pool agents »)
Le produit de contraste le plus utilisé en imagerie par résonance magnétique est à base d’une terre rare, le gadolinium. Ce métal est chélaté afin de pouvoir être utilisé en imagerie. Cet agent de contraste a une distribution extracellulaire de sorte qu’une synchronisation entre son injection et l’acquisition des images est importante. Ce produit est éliminé par les reins. 80% de la dose initiale est excrété par cette voie dans les 6h qui suivent l’injection.
Sur les séquences pondérées en T1, l’accumulation de contraste dans une lésion se manifeste comme un hypersignal. Cet hypersignal (par rapport au tissu de voisinage) va rendre la lésion plus visible.

Le protocole IRM
L’IRM du sein a pour but de détecter et de caractériser des lésions mammaires. Cet examen nécessite impérativement une injection intraveineuse de produit de contraste (chélates de gadolinium).
L’examen se fait en première partie de cycle (2ème semaine idéalement) après pose d’une voie veineuse périphérique (sauf si recherche de rupture de prothèse mammaire).Durant l’examen, la patiente est couchée sur le ventre. On utilise une antenne dédiée.
Le protocoele peut tre le suivant:
1-Les séquences non injectées (épaisseur de coupe<ou= 4mm)
-Séquence pondérée T1 axiale: le signal de l’eau est hypo-intense, le signal de la graisse est hyperintense et le signal des tissus fibroconjonctifs est d’intensité intermédiaire variable selon leur nature (muscles, fibres, parenchymes). Les anomalies apparaissant en séquence T2 sont donc: les contingents graisseux (cytostéatonécrose), le sang (hématome), les contenus riches en protéines (certains kystes et certaines ectasies galactophoriques), la recherche d’une masse qui donne un hyposignal T1 et visualisée garce à l’interface avec la graisse (la suppression de la graisse ne devra donc être réalisée qu’après).
-Séquence pondérée T2 axiale: le signal de l’eau est hyperintense, les tissus fibreux ont un signal hypo-intense, la graisse est relativement hyperintense, les muscles et parenchymes ont un signal intermédiaire. Cette séquence va rechercher les kystes, certains adénofibromes ou une masse par un hyposignal T2 et visualisée grâce au contraste entre la graisse et le tissu conjonctivo-glandulaire. Là aussi la suppression du signal de la graisse ne sera fait qu’ensuite.
Au total, , les séquences pondérées T1 et T2 permettent l’étude morphologique du sein, et la caractérisation tissulaire d’une lésion.
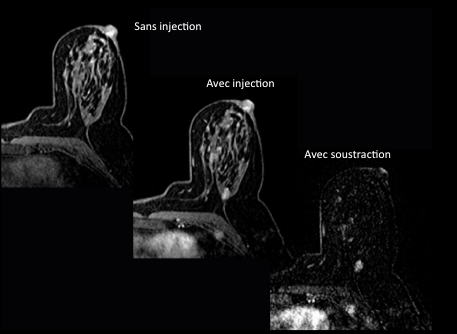
2-L’injection de Gadolinum (épaisseur de coupe=2mm)
Elle va permettre de mettre en évidence la vascularisation tissulaire. La répétition dans le temps d’une meme séquence après injection permet l’évaluation des phases artérielles, veineuses et parenchymateuses des tissus. Ces séquences dynamiques permettent de rechercher une prise de contraste dont l’aspect morphologique et dynamique oriente vers la bénignité ou la malignité.
A noter que le Gadolinuim entraînant une modification des constantes de relaxation des tissus en pondération T1 va entrainer une augmentation de l’intensité du signal: le tissus hypo-intense sans injection devient hyperintense.
3-Temps de post traitement:
qui comprend: soustraction, analyse dynamique, cartographies (wash-in, wash-out).
4-Pour les prothèses existe une séquence T2, spécial silicone, sans injection de Gadolinum.
L’interprétation de l’IRM mammaire.
La présence d’une lésion est détectée par sa prise de contraste. La tumeur induit une prolifération vasculaire pour assurer sa croissance et accumule le contraste injecté. Ce phénomène est appelé « angiogénèse tumorale ». C’est pour cette raison que l’on injecte du produit de contraste durant l’examen
La distinction entre bénin et malin va se faire sur:
1-L’ aspect morphologique
Très souvent, une tumeur maligne se présente comme une masse à contour irrégulier, à bord spiculée. A l’inverse, une tumeur bénigne, comme un fibroadénome, apparaît comme une masse ovale à bord bien régulier.
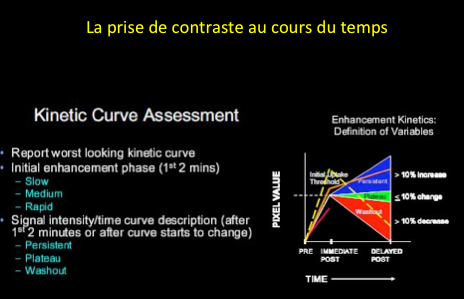
2-L’évolution de la prise de contraste au cours du temps. De manière caractéristique, cette prise de contraste est très forte durant les trois premières minutes.
Après ce pic initial, l’intensité du signal de la lésion est «constante» ou diminue progressivement au cours du temps.
On peut ainsi tracer une courbe qui marque l’évolution du signal de la lésion en fonction du temps et c’est précisément la forme de cette courbe qui va donner des arguments en faveur de la bénignité ou de la malignité de la lésion:
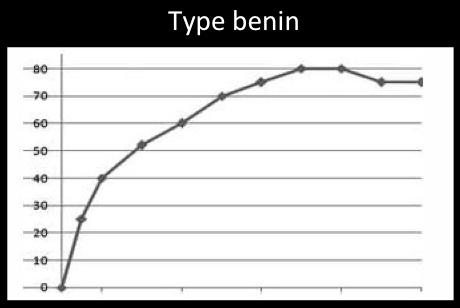
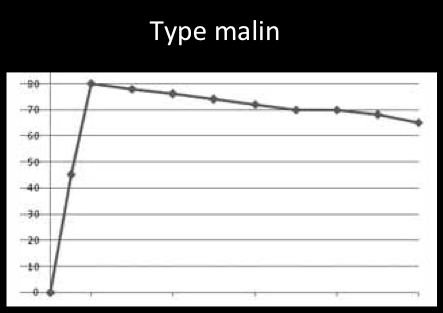
Comme pour la mammographie et l’échographie l’analyse de l’IRM se réfère à la classification BIRADS de l’American College of Radiology. Cette classification repose sur l’analyse de lésions élémentaires et de la courbe de prise de contraste.
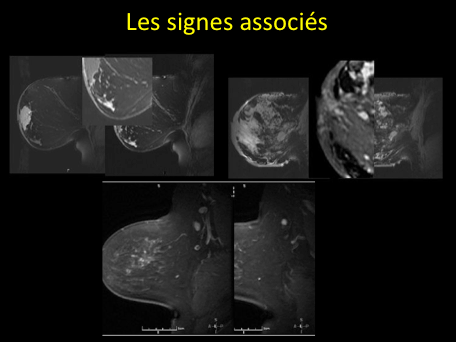
On décrit:
-des foyers, <5mm;
-des masses: Forme, bords, rehaussement interne;
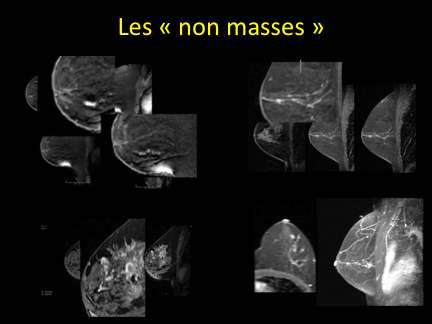
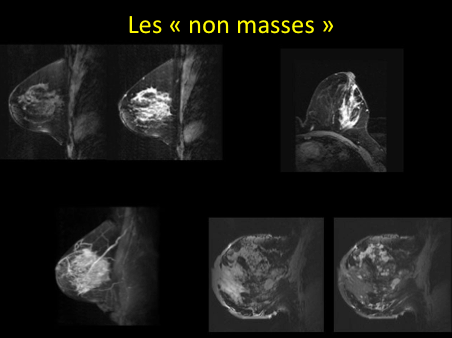
-des rehaussements « non-mass »:
peau, œdème, ganglions, paroi thoracique, kystes;
-emplacement de la lésion.
-Et la courbe de prise de contraste.
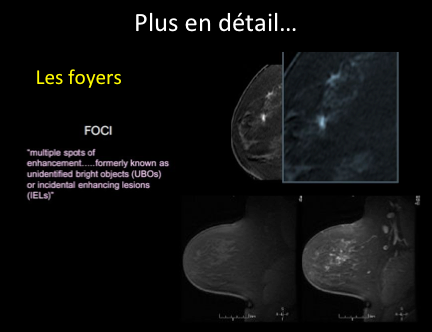
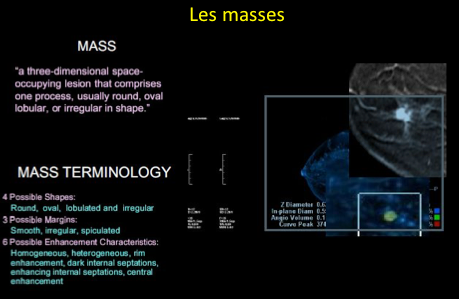
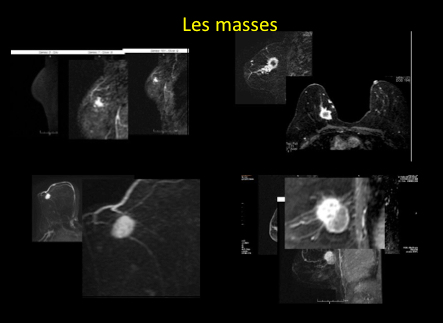
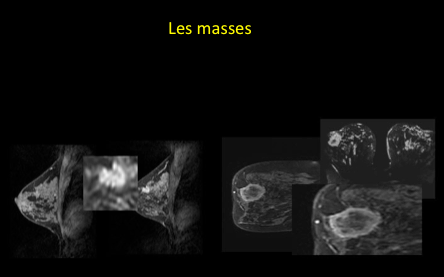




Il faut retenir que L’IRM est un examen difficile à interpréter.
Il est peu spécifique:
-une prise de contraste ne prouve pas qu’il y a une lésion
-bénin ou malin: la valeur prédictive positive est de 60%, ce qui est proche du « pile ou face ».
Il est par contre très sensible: c’est-à-dire que l’absence de prise de contraste a une valeur prédictive négative proche de 100% (sauf en cas de carcinome intracanalaire ou chez la femme ménopausée non traitée). Il est également peu performant pour l’analyse des microcalcifications.

Parmi toutes les modalités radiologiques, l’IRM est certainement la technique la plus performante dans la recherche des lésions du sein. Rarement, une prise de contraste diffuse du tissu fibroglandulaire peut limiter l’interprétation de l’examen, voire même masquer une lésion.
La spécificité de l’IRM est un peu moins bonne. Des petits foyers de prise de contraste sont difficilement caractérisables. Certaines lésions bénignes comme les fibroadénomes peuvent avoir un comportement identique à celui des tumeurs malignes. Cette situation requiert très souvent une biopsie ou une exérèse.
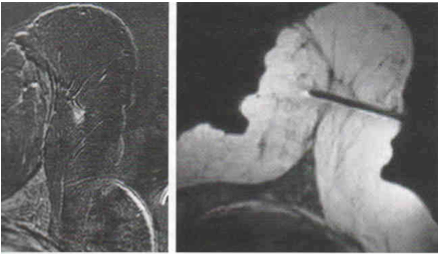
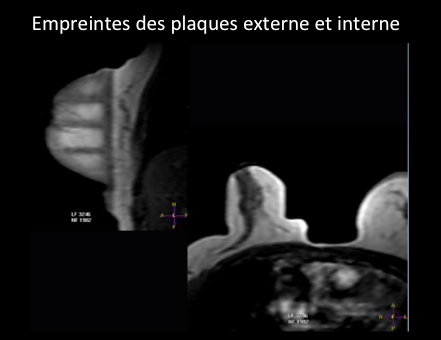
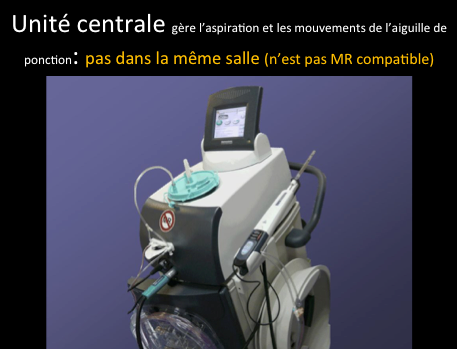
On peut rencontrer également des situations où l’on trouve à l’IRM une prise de contraste dont l’aspect est inquiétant, et dans le même temps, ne voir aucune lésion sur les mammographies et à l’échographie (même après réexamen). Il existe alors une indication à effectuer une biopsie sous IRM. Si le centre où est effectuée l’IRM du sein ne possède pas le matériel pour effectuer les biopsies, il existe un hiatus potentiel dans la prise en charge.
Les indications de l’IRM mammaire
Les indications à une IRM des seins sont en constante évolution. Dans la pratique clinique, l’IRM des seins est utilisé pour:
-Décider d’une attitude / voire d’un diagnostic après des résultats équivoques obtenus après une mammographie et/ou une échographie.
-Planifier la thérapie (mastectomie versus tumorectomie) : c’est le meilleur outil pour déterminer l’extension tumorale locale!
-Une IRM est particulièrement indiquée s’il s’agit d’un carcinome lobulaire ou si l’interprétation de la mammographie était délicate en raison de la densité des seins.
-Le suivi des patients sous chimiothérapie ou pour identifier la présence d’un résidu tumoral.
-Juger de l’intégrité des implants mammaires.
-Comme outil de dépistage de cancers dans une population à risque (mutation BRCA, irradiation du thorax pour maladie de Hodgkin).


Comment se déroule l’examen ?

Aucune préparation n’est nécessaire. Pas besoin d’être à jeun, vous pouvez manger et boire normalement. Avant l’examen, il est conseillé d’aller aux toilettes et d’enlever de vos poches tout ce qui serait susceptible de tomber. On vous demandera d’enlever toute pièce métallique (bijoux, montre, lunettes, prothèses auditives et dentaires…) ainsi que vos cartes magnétiques (bancaires, transport…). Pendant l’examen vous êtes couché sur le lit d’examen, sur le ventre, avec les seins contre l’antenne dédiée. La durée de l’examen peut varier selon le nombre de séries de clichés à réaliser mais n’excède pas 30 minutes.
Le champ magnétique est sans danger. Les seuls risques sont liés au stimulateur cardiaque, valve cardiaque ou tout corps étranger métallique implanté dans votre organisme et non signalés; ils contre-indiquent l’examen car il risquent de tomber en panne.

Les temps de l’examen:
1-IRM native
-Séquence T1: montre la glande en hyposignal par rapport à la graisse et permet une analyse fine des contours
-séquence T2: définit des prises de contraste correspondant à des masses ou à des « non masses » (classification BI-RADS)
2-Séquences dynamiques
-On recherche les zones qui présentent un réhaussement
-Utiles pour les masses de morphologie bénigne
-peu utiles pour les masses de morphologie maligne ou suspectes (car ne changent pas la conduite à tenir)
-En cas de lésions hétérogènes, les courbes doivent être étudiées attentivement en déterminant la ROI (Region Of Interest)
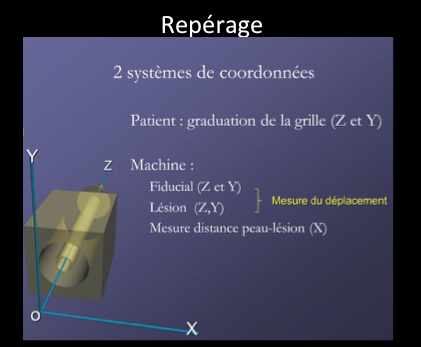
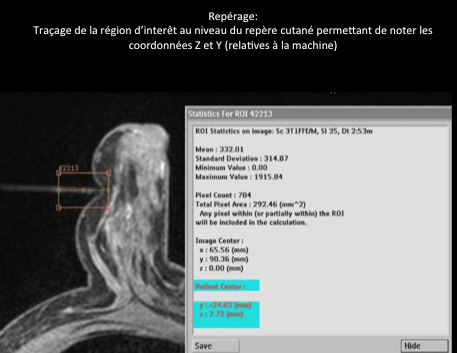
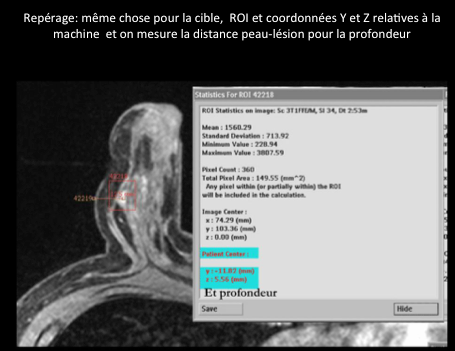
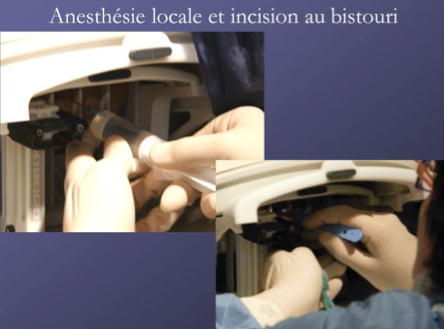
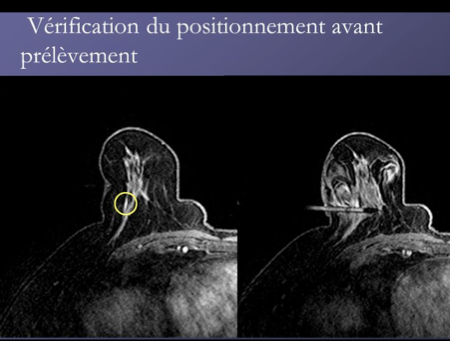
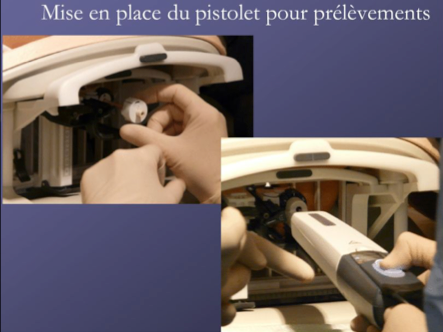
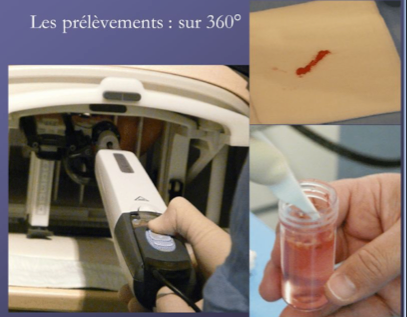
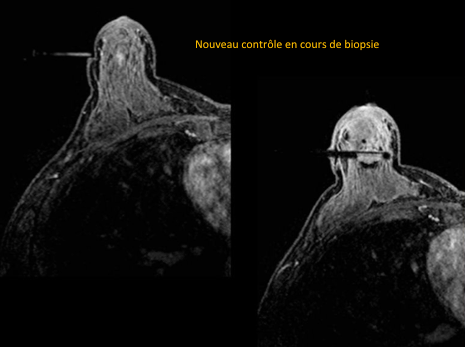
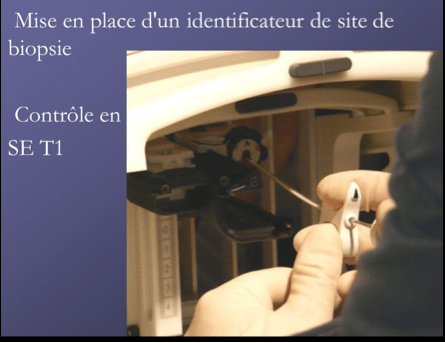
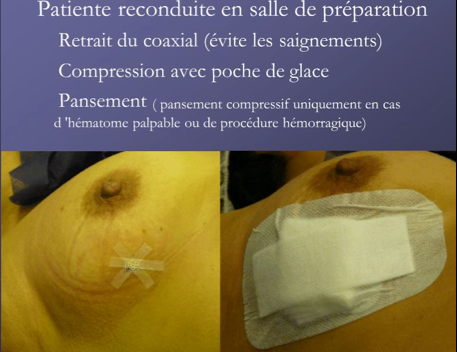
Les biopsies sous IRM