I-Aspects techniques
L’hystérectomie consiste en l’ablation chirurgicale de l’utérus. Nous parlons ici d’hystérectomies pour lésions bénignes, hors cancer.
Elle comporte également en général l’ablation du col de l’utérus. Il s’agit alors d’une hystérectomie totale. Elle est dite subtotale si l’on conserve le col.
Selon les cas, il peut être nécessaire de réaliser l’ablation des ovaires et des trompes, l’intervention est dénommée dans ce cas hystérectomie totale ou subtotale mais avec annexectomie. Votre chirurgien vous dira ce qu’il prévoit pour vous.
Pour réaliser cette intervention, il existe plusieurs techniques :
A-L’hystérectomie par voie vaginale

Nous la considérons comme la voie de référence. L’intervention se déroule alors par les voies naturelles et ne comporte pas d’ouverture du ventre. Dans ce cas, il n’y a aucune cicatrice visible. L’intervention peut ne durer qu’une quinzaine de minutes à l’aide d’un matériel adapté. Il en résulte que les suites opératoires sont dans ce cas spectaculaires, pouvant même autoriser la pratique d’une chirurgie en ambulatoire. Je réalise la quasi totalité des hystérectomies par voie vaginale et cela quel que soit le volume de l’utérus. J’ai publié dès 1984 une technique personnelle d’hystérectomie par voie vaginale, qui a été adoptée dans de nombreux centres en France:
http://alcciago.free.fr/documents/hv_peter.pdf.
Technique: l’hystérectomie vaginale de l’utérus non prolabé. Pour une réhabilitation.
PETER J., BOISSELIER Ph. et GUTTILLA E.
Journal de Gynécologie Obstétrique et biologie de la reproduction, 1987, 16, 925-934.
et: Journal de chirurgie (Paris), 1989, 126, N°2, 114-121.
Plus récemment, l’arrivée sur le marché de nouveaux de nouvelles techniques de suture sans fil, grace à des générateurs électriques qui permettent une thermofusion de grande qualité permettent aujourd’hui de simplifier encore la technique et de permettre l’opération en ambulatoire dans la plupart des cas et cela moyennant quelques petites modifications techniques. Les courants sont délivrés à des «pinces d’hémostase thermique» adaptées à la chirurgie vaginale.
La technique opratoire en est décrite par le docteur Henri Clavé: http://www.cngof.net/Journees-CNGOF/MAJ-GO/livres/2010_GO_243_clave.pdf
La lutte contre la douleur est liée à une analgésie multimodale qui associe:
-une anesthésie générale légère avec des produits à courte durée d’action (type Propofol et Rémifentanyl), avec masque laryngé et protection contre l’hypothermie;
-une analgésie loco-régionale avec des agents à longue durée d’action Ropivacaïne) sous forme de bloc para cervical et pudendal;
-la réduction des douleurs étant également assurée par l’absence de ligatures et l’absence de traction en cours d’intervention (l’amputation du col facilitant l’accès aux artères utérines).
B-L’ Hystérectomie par voie abdominale (ou voie haute)
Devenue exceptionnelle, l’intervention est réalisée par une ouverture de l’abdomen, généralement horizontale, parfois verticale. Il y a donc une cicatrice plus ou moins visible et une hospitalisation légérement plus longue.
C–L’hystérectomie par voie coelioscopique
complétée par un abord par voie basse pour l’extraction de l’utérus. Cette intervention qui nécessite deux voies d’abord et laisse visibles sur l’abdomen les cicatrices des orifices de coelioscopie (parfois au nombre de 5…) est peut-être un faux progrès pratiquée par les chirurgiens de moins en moins formés à la voie vaginale.
II-Les indications de l’hystérectomie
Si l’on met à part les indications liées aux prolapsus ou à l’existence d’un cancer gynécologique, les indications de l’hystérectomie se résument en:
-Métrorragies (=saignements abondants et persistants) résistant aux traitements médicaux;
-l’existence d’un ou plusieurs fibromes à développement sous-muqueux;
– les utérus fibromateux de gros volumes entraînant des douleurs ou des troubles de compression.
III-Les alternatives à l’hystérectomie
Dans certains cas et en fonction de la situation anatomique précise du ou des fibromes, et si l’on veux conserver les possibilités de grossesse, il est possible d’envisager une ablation du seul myome par hystéroscopie opératoire dans le cas de myomes à développement endocavitaire ou par laparotomie (=myomectomie).
La coelioscopie peut retirer des fibromes s’ils sont pas trop nombreux, pas trop gros et plutôt sous-séreux, mais le plus souvent il s’agit de fibromes qu’il n’est pas nécessaire d’enlever. De plus il a été démontré que la cicatrice sur l’utérus en cas de myomectomie coelioscopique est moins solide que celle faite par laparotomie ce qui peut être dangereux en cas de grossesse.
Il est également possible de réduire le volume de certains myomes avec des traitements médicamenteux mais dont les effets secondaires ne sont pas négligeables. Il en est de même de techniques plus récentes comme l’embolisation ou les ultrasons.
En pratique on retiendra qu’un fibrome est soit non compliqué donc non chirurgical et il ne faut rien y faire, soit il doit être traité et le traitement est alors de type chirurgical.
IV-Avantages et inconvénients de l’hystérectomie
Beaucoup de femmes redoutent cette intervention car elle est assimilée à une mutilation et la la perte de la féminité. Cela est en grande partie lié au fait qu’autrefois beaucoup de chirurgiens enlevaient systématiquement les ovaires au cours de l’hystérectomie, y compris chez des femmes jeunes non ménopausées ce qui bien entendu avait pour effet d’induire immédiatement les symptômes de la ménopause au premier rang desquels les bouffées de chaleur voire des troubles sexuels.
Aucun de ces troubles n’apparaît si les ovaires ne sont pas enlevés, tout au moins pour des femmes non encore ménopausées.
L’hystérectomie permet par contre de garantir la disparition des troubles comme les saignements ou les douleurs, et met à l’abri d’un cancer de l’utérus. Elle supprime les règles mais cela doit être considéré comme un avantage et la disparition des règles ne provoque pas de prise de poids contrairement à une fausse idée reçue. De plus, il n’y a aucun changement de la qualité des rapports sexuels après hystérectomie.
En fait le seul véritable inconvénient de l’hystérectomie est la suppression de la possibilité de grossesse, ce qui n’est pas toujours un inconvénient, mais doit être pris en considération dans la décision de l’opération.
V-Fiches d’information pour les patientes du Collège National des Gynécologues-Obstétriciens français
A-Hystérectomie vaginale
Votre médecin vous a proposé une intervention nommée hystérectomie. Cette fiche a pour but de renforcer les informations qui vous ont été apportées oralement par le médecin afin de vous expliquer les principes, les avantages et les inconvénients potentiels de l’opération qu’il vous a conseillée.
Qu’est-ce qu’une hystérectomie vaginale ?
L’hystérectomie vaginale se pratique par les voies naturelles et ne comporte pas d’incision cutanée. Parfois cependant, pour faciliter certains temps opératoires, il peut être nécessaire d’avoir recours à une cœlioscopie.
Il existe différents types d’hystérectomie vaginale :
• hystérectomie totale où le col et le corps de l’utérus sont retirés ;
• hystérectomie avec annexectomie (ablation du ou des ovaires ainsi que des trompes dans le même temps).
Le type d’hystérectomie dépendra de circonstances personnelles et sera discuté avec votre chirurgien avant l’opération.
Comment se passe l’opération ?
Avant l’opération une consultation pré-anesthésie doit être réalisée systématiquement.
Le plus souvent vous serez hospitalisée la veille ou le jour même de l’intervention.
Après une prémédication vous serez conduite au bloc opératoire. Une perfusion sera mise en place puis l’anesthésie sera réalisée.
L’anesthésie sera, selon votre souhait et la proposition de l’anesthésiste, une anesthésie loco-régionale type péridurale ou générale surtout si une cœlioscopie était envisagée en asso- ciation.
La plaie vaginale est généralement fermée par des fils résorbables et ne nécessitera pas de soins particuliers. En cas de cœlioscopie, 2 ou 3 petites incisions abdominales de 0,5 cm bénéficieront d’un point de suture au fil résorbable laissé à l’air rapidement.
De façon exceptionnelle un petit drain, ressortant par l’abdomen ou par le vagin, pourra être laissé en place 24 à 48 heures.
Certains chirurgiens laissent une mèche de gaze dans le vagin
pour 24 heures afin de réduire le risque de saignement.
Que se passe-t-il après l’hystérectomie ?
Après l’opération vous passerez en salle de surveillance post- interventionnelle avant de retourner dans votre chambre.
La plupart des anesthésies modernes sont courtes. L’effet est court et vous ne devriez pas avoir d’effets secondaires importants. Pendant les 24 premières heures vous pouvez vous sentir un peu plus endormie que d’habitude et votre jugement peut être amoindri. Il est possible qu’après votre intervention vous ayez une sonde urinaire durant quelques heures, voire 24 heures, mais la plupart du temps il n’y en aura pas.
Il vous sera conseillé de mettre des bas de contention les premiers jours tant que vous n’avez pas retrouvé une mobilité normale. Par ailleurs, vous pouvez déplacer le pied par des mouvements circulaires pendant environ 30 secondes plusieurs fois dans la journée tant que vous êtes alitée. Vous pourrez recevoir également des injections quotidiennes d’un agent anticoagulant pour une durée pouvant aller jusqu’à une dizaine de jours selon les cas qui seront discutés avec l’anesthésiste.
Dès que vous pourrez boire à nouveau et après quelques gaz, votre perfusion vous sera retirée puis vous pourrez manger légerement.
Les premiers jours après votre intervention et après votre retour à domicile, il est possible que vous ayez besoin d’antalgiques afin de diminuer les douleurs que vous pourriez éprouver. Afin d’éviter la constipation qui pourrait également entraîner des douleurs, nous vous conseillons de manger des fruits et des fibres.
Votre transit digestif peut être quelque peu retardé ou ralenti ce qui est source d’inconfort voire de douleurs qui seront passagères.
Vous pourrez prendre une douche dès le lendemain. Les bains devront être évités durant 3 semaines.
La durée d’hospitalisation est brève, de 1 à 4 jours selon les cas. Il se peut même que l’intervention se fasse dans le cadre de la chirurgie ambulatoire dans certains cas bien précis.
Vous pourrez pendant quelques jours, voire 1 à 2 semaines, être encore fatiguée. Cela peut être dû au stress et aux effets anesthésiques éventuels. La récupération sera d’autant plus rapide que vous serez active.
Vous pouvez vous attendre à avoir des saignements pendant 1 à 2 semaines après votre intervention. L’évacuation de petits caillots n’est pas rare et sans importance si cela ne dure pas. Il vous est recommandé d’utiliser des serviettes périodiques plutôt que des tampons qui entraineraient un risque infectieux plus important.
Le retour à vos activités professionnelles ou sportives dépend du type d’activité que vous avez. La récupération de cette voie d’abord est rapide et la convalescence dépasse rarement 15 jours.
Si vous n’êtes pas ménopausée avant l’intervention, la principale manifestation sera l’absence de règles et l’impossibilité de grossesse, ce qui ne signifie pas que vous serez ménopausée :
• si les ovaires sont laissés en place, leur fonction persistera jusqu’à la ménopause naturelle. Vous n’aurez ni bouffées de chaleur ni autre manifestation de ménopause ;
Après l’opération vous passerez en salle de surveillance post- interventionnelle avant de retourner dans votre chambre.
La plupart des anesthésies modernes sont courtes. L’effet est court et vous ne devriez pas avoir d’effets secondaires importants. Pendant les 24 premières heures vous pouvez vous sentir un peu plus endormie que d’habitude et votre jugement peut être amoindri. Il est possible qu’après votre intervention vous ayez une sonde urinaire durant quelques heures, voire 24 heures, mais la plupart du temps il n’y en aura pas.
Il vous sera conseillé de mettre des bas de contention les premiers jours tant que vous n’avez pas retrouvé une mobilité normale. Par ailleurs, vous pouvez déplacer le pied par des mouvements circulaires pendant environ 30 secondes plusieurs fois dans la journée tant que vous êtes alitée. Vous pourrez recevoir également des injections quotidiennes d’un agent anticoagulant pour une durée pouvant aller jusqu’à une dizaine de jours selon les cas qui seront discutés avec l’anesthésiste.
Dès que vous pourrez boire à nouveau et après quelques gaz, votre perfusion vous sera retirée puis vous pourrez manger légerement.
Les premiers jours après votre intervention et après votre retour à domicile, il est possible que vous ayez besoin d’antalgiques afin de diminuer les douleurs que vous pourriez éprouver. Afin d’éviter la constipation qui pourrait également entraîner des douleurs, nous vous conseillons de manger des fruits et des fibres.
Votre transit digestif peut être quelque peu retardé ou ralenti ce qui est source d’inconfort voire de douleurs qui seront passagères.
Vous pourrez prendre une douche dès le lendemain. Les bains devront être évités durant 3 semaines.
La durée d’hospitalisation est brève, de 1 à 4 jours selon les cas. Il se peut même que l’intervention se fasse dans le cadre de la chirurgie ambulatoire dans certains cas bien précis.
Vous pourrez pendant quelques jours, voire 1 à 2 semaines, être encore fatiguée. Cela peut être dû au stress et aux effets anesthésiques éventuels. La récupération sera d’autant plus rapide que vous serez active.
Vous pouvez vous attendre à avoir des saignements pendant 1 à 2 semaines après votre intervention. L’évacuation de petits caillots n’est pas rare et sans importance si cela ne dure pas. Il vous est recommandé d’utiliser des serviettes périodiques plutôt que des tampons qui entraineraient un risque infectieux plus important.
Le retour à vos activités professionnelles ou sportives dépend du type d’activité que vous avez. La récupération de cette voie d’abord est rapide et la convalescence dépasse rarement 15 jours.
Si vous n’êtes pas ménopausée avant l’intervention, la principale manifestation sera l’absence de règles et l’impossibilité de grossesse, ce qui ne signifie pas que vous serez ménopausée :
• si les ovaires sont laissés en place, leur fonction persistera jusqu’à la ménopause naturelle. Vous n’aurez ni bouffées de chaleur ni autre manifestation de ménopause ;
Collège National des Gynécologues et Obstétriciens Français 91 boulevard de Sébastopol – 75002 PARIS
Modèle déposé. Ne peut être modifié sans l’accord du CNGOF.
• si les ovaires sont retirés, l’intervention entraîne une ménopause et vous pourrez avoir ensuite des manifestations telles que des bouffées de chaleur. Vous pourrez discuter avec votre médecin de la possibilité d’un traitement médical substitutif.
Si vous êtes ménopausée avant l’intervention, il n’y aura pas de modifications particulières après.
Dans tous les cas, l’hystérectomie ne modifie pas la possibilité ni la qualité des rapports sexuels. Après la sortie, il est recommandé d’attendre la visite postopératoire un mois après l’intervention pour reprendre les activités sexuelles. Les rapports sexuels seront autorisés 4 à 6 semaines après l’intervention afin de permettre à la cicatrice vaginale d’être suffisamment solide.
Y a-t-il des risques ou des complications ?
L’hystérectomie est une intervention courante et bien maîtrisée dont le déroulement est simple dans la majorité des cas.
La voie d’abord peut être modifiée selon les constatations faites au cours de l’intervention. Une ouverture de l’abdomen (laparo- convertion) peut parfois s’avérer nécessaire alors que l’inter- vention était prévue par voie basse.
En cours d’opération des lésions d’organes de voisinage de l’utérus peuvent se produire de manière exceptionnelle : blessure intestinale, des voies urinaires ou des vaisseaux sanguins, nécessitant une prise en charge chirurgicale spécifique. Dans le cas exceptionnel d’hémorragie pouvant menacer la vie, une transfusion sanguine ou de produits dérivés du sang peut être rendu nécessaire.
Comme toute chirurgie, cette intervention peut comporter très exceptionnellement un risque vital ou des séquelles graves.
Quels sont les symptômes qui pourraient vous inquiéter après le retour à la maison ?
Si vous avez des brûlures pour uriner ou si vous urinez fréquemment cela peut être dû à une infection urinaire ; il faudra donc consulter votre médecin traitant afin de faire une analyse bactériologique des urines.
Un saignement vaginal anormal ou malodorant, voire une température élevée peuvent être la cause d’une infection ou d’un hématome qui pourrait s’être surinfecté. Dans ce cas il faudra consulter votre chirurgien afin de juger de cette complication.
Si vous avez des nausées, des vomissements avec un épisode de fièvre il vous faudra également consulter votre chirurgien.
Si des douleurs au niveau des mollets ou une difficulté à respirer survenait, il faudrait faire appel rapidement à votre médecin traitant.
Si les ovaires ont été retirés, il se peut que vous ressentiez une sécheresse vaginale qui pourrait être compensée par des lubrifiants ou un traitement hormonal substitutif que votre médecin pourrait vous prescrire.
Certains risques peuvent être favorisés par votre état, vos antécédents ou par un traitement pris avant l’opération. Il est impératif d’informer le médecin de vos antécédents personnels et familiaux et de l’ensemble des traitements et médicaments que vous prenez.
B- Hystérectomie abdominale
Votre médecin vous a proposé une intervention nommée hystérectomie. Cette fiche a pour but de renforcer les informations qui vous ont été apportées oralement par le médecin afin de vous expliquer les principes, les avantages et les inconvénients potentiels de l’opération qu’il vous a conseillée.
Qu’est-ce qu’une hystérectomie abdominale ?
L’hystérectomie abdominale se pratique par une ouver- ture de l’abdomen qui peut être horizontale au-dessus du pubis ou verticale entre le pubis et l’ombilic.
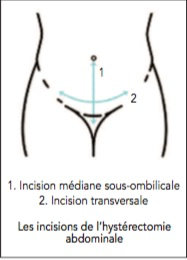
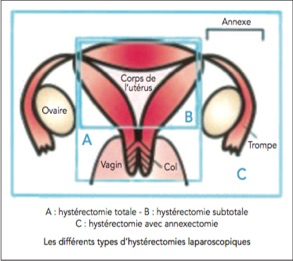
Il existe différents types d’hysté- rectomie abdominale :
hystérectomie totale où le col et le corps de l’utérus sont retirés ;
hystérectomie subtotale où l’utérus est enlevé et le col reste en place ;
hystérectomie avec annexectomie (ablation du ou des ovaires ainsi que des trompes dans le même temps).
Le type d’hystérectomie dépendra de circonstances personnelles et sera discuté avec votre chirurgien avant l’opération.
Comment se passe l’opération ?
Avant l’opération une consultation pré-anesthésie doit être réalisée systématiquement.
Le plus souvent vous serez hospitalisée la veille ou le jour même de l’intervention.
Après une prémédication vous serez conduite au bloc opératoire. Une perfusion sera mise en place puis l’anesthésie sera réalisée.
L’anesthésie sera le plus souvent une anesthésie générale mais elle pourrait, dans certains cas, être une anesthésie type péridurale.
La plupart du temps la cicatrice fera approximativement 10 cm de long au-dessus du pubis, transversalement.
De façon exceptionnelle un petit drain, ressortant par l’abdomen, pourra être laissé en place 24 à 48 heures.
La plaie est généralement fermée par des fils ou des agrafes. Les fils la plupart du temps sont résorbables.
Que se passe-t-il après l’hystérectomie ?
Après l’opération, vous passerez en salle de surveillance post- interventionnelle avant de retourner dans votre chambre.
La plupart des anesthésies modernes sont courtes. L’effet est court et vous ne devriez pas avoir d’effets secondaires importants. Pendant les 24 premières heures, vous pouvez vous sentir un peu plus endormie que d’habitude et votre jugement peut être amoindri. Habituellement après votre intervention, vous aurez une sonde urinaire durant quelques heures voire 24 heures.
Il vous sera conseillé de mettre des bas de contention les premiers jours tant que vous n’avez pas retrouvé une mobilité normale. Par ailleurs vous pouvez déplacer le pied par des mouvements circulaires pendant environ 30 secondes plusieurs fois dans la journée tant que vous êtes alitée. Vous recevrez également des injections quotidiennes d’un agent anticoagulant pour une durée pouvant aller jusqu’à une dizaine de jours.
Dès que vous pourrez boire à nouveau et après quelques gaz, votre perfusion vous sera retirée puis vous pourrez manger léger.
Les premiers jours après votre intervention et après votre retour à domicile il est probable que vous ayez besoin d’antalgiques afin de diminuer les douleurs que vous pourriez éprouver. Afin d’éviter la constipation qui pourrait également entraîner des douleurs, nous vous conseillons de manger des fruits et des fibres.
La durée d’hospitalisation est en général de 4 à 7 jours selon les cas.
Si vous avez des fils le plus souvent résorbables, aucun soin particulier ne sera fait au niveau de la cicatrice qui restera à l’air libre rapidement. Si vous avez des agrafes, elles seront retirées après 8 à 10 jours.
Votre transit digestif peut être quelque peu retardé ou ralenti, pouvant être source d’inconfort voire de douleurs qui seront passagères.
Vous pourrez prendre une douche en protégeant la plaie dès que vous vous sentirez capable d’être debout. Si votre plaie était mouillée, assurez-vous de la sécher avec un tissu jetable sec.
Vous pourrez pendant quelques jours voire une à deux semaines être encore fatiguée. Cela peut être dû au stress et aux effets anesthésiques. La récupération sera d’autant plus rapide que vous serez active.
Vous pouvez vous attendre à avoir des saignements pendant une à deux semaines après votre intervention. L’évacuation de petits caillots n’est pas rare et sans importance si cela ne dure pas. Il vous est recommandé d’utiliser des serviettes périodiques plutôt que des tampons qui entraîneraient un risque infectieux plus important.
Il est recommandé d’attendre trois semaines avant de prendre un bain, les douches étant autorisées dès que vous vous sentez capable de rester debout.
Le retour à vos activités professionnelles ou sportives dépend du type d’activité que vous avez ; cela peut aller de 4 à 6 semaines.
Si vous n’êtes pas ménopausée avant l’intervention, la principale manifestation sera l’absence de règles et l’impossibilité de grossesse, ce qui ne signifie pas que vous serez ménopausée :
si les ovaires sont laissés en place, leur fonction persistera jusqu’à la ménopause naturelle. Vous n’aurez ni bouffées de chaleur ni autre manifestation de ménopause ;
si les ovaires sont retirés, l’intervention entraîne une ménopause et vous pourrez avoir ensuite des manifestations telles que des bouffées de chaleur. Vous pourrez discuter avec votre médecin de la possibilité d’un traitement médical substitutif.
Si vous êtes ménopausée avant l’intervention, il n’y aura pas de modifications particulières après.
Dans tous les cas, l’hystérectomie ne modifie pas la possibilité ni la qualité des rapports sexuels. Après la sortie, il est recommandé d’attendre la visite postopératoire un mois après l’intervention pour reprendre les activités sexuelles. Les rapports sexuels seront autorisés 4 à 6 semaines après l’intervention afin de permettre à la cicatrice vaginale d’être suffisamment solide.
Y a-t-il des risques ou des complications ?
L’hystérectomie est une intervention courante et bien maîtrisée, dont le déroulement est simple dans la majorité des cas.
En cours d’opération des lésions d’organes de voisinage de l’utérus peuvent se produire de manière exceptionnelle : blessure intestinale, des voies urinaires ou des vaisseaux sanguins, nécessitant une prise en charge chirurgicale spécifique. Dans le cas exceptionnel d’hémorragie pouvant menacer la vie, une transfusion sanguine ou de produits dérivés du sang peut être rendu nécessaire.
Comme toute chirurgie, cette intervention peut comporter très exceptionnellement un risque vital ou des séquelles graves.
Quels sont les symptômes qui pourraient vous inquiéter après le retour à la maison ?
Si vous avez des brûlures pour uriner ou si vous urinez fréquemment cela peut être dû à une infection urinaire. Il faudra donc consulter votre médecin traitant afin de faire une analyse bactériologique des urines.
Un saignement vaginal anormal ou malodorant, voire une température élevée peuvent être la conséquence d’une infection ou d’un hématome qui pourrait s’être surinfecté. Dans ce cas il faudra consulter votre chirurgien afin de juger de cette complication.
Il se peut que la cicatrice soit rouge et douloureuse ; cela pourrait être dû à un hématome voire à un abcès, d’autant que la température pourrait être élevée. Cela nécessitera le plus souvent de simples soins locaux. Plus rarement cela peut nécessiter de repasser au bloc opératoire pour évacuer l’hématome ou l’abcès. Cette complication est en général sans autre conséquence.
Si vous avez des nausées, des vomissements avec un épisode de fièvre, il vous faudra également consulter votre chirurgien.
Si des douleurs au niveau des mollets ou une difficulté à respirer survenait, il faudra faire appel rapidement à votre médecin traitant afin d’éliminer une phlébite, c’est-à-dire un caillot dans une veine des membres inférieurs qui risque d’entraîner une embolie pulmonaire et qui peut survenir en période post- opératoire (ceci explique la nécessité de porter les bas de contention plusieurs semaines après l’opération et de faire des injections d’anti-coagulants dans certains cas).
Au retour à la maison vous éviterez, pendant quelques semaines, le port de charges lourdes qui pourrait retentir sur la solidité de la cicatrice voire même une éventration.
Si les ovaires ont été retirés il se peut que vous ressentiez une sécheresse vaginale qui pourrait être compensée par des lubrifiants ou un traitement hormonal substitutif que votre médecin pourrait vous prescrire.
C-Hystérectomie par voie laparoscopique
Votre médecin vous a proposé une intervention nommée hystérectomie. Cette fiche a pour but de renforcer les informations qui vous ont été apportées oralement par le médecin afin de vous expliquer les principes, les avantages et les inconvénients potentiels de l’opération qu’il vous a conseillée.
Qu’est-ce qu’une hystérectomie
laparoscopique ?
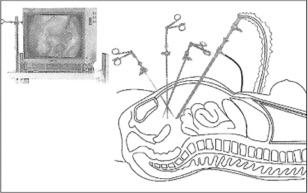
L’hystérectomie laparoscopique ou cœlioscopique est réalisée sous anesthésie générale à l’aide d’un appareil d’optique de quelques millimètres de diamètre introduit par une petite incision, le plus souvent au niveau du nombril. La visualisation se fait sur un écran relié à la caméra fixée sur le système optique. L’hystérectomie est pratiquée grâce à la mise en place d’entrées supplémentaires (en général deux à trois incisions en plus de l’incision de l’optique) au niveau de l’abdomen d’un diamètre habituel de 5 mm, mais pouvant aller jusqu’à 10 ou 12 mm, permettant le passage de tous les instruments nécessaires.
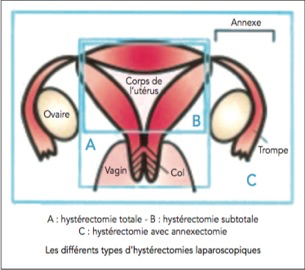
Il existe différents types d’hystérectomie laparoscopique :
hystérectomie totale où le col et le corps de l’utérus sont retirés ;
hystérectomie subtotale où l’utérus est enlevé et le col reste en place ;
hystérectomie avec annexectomie (ablation du ou des ovaires ainsi que des trompes dans le même temps).
Le type d’hystérectomie dépendra de circonstances personnelles et sera discuté avec votre chirurgien avant l’opération.
Comment se passe l’opération ?
Avant l’opération une consultation pré-anesthésie doit être réalisée systématiquement.
Le plus souvent vous serez hospitalisée la veille ou le jour même de l’intervention.
Après une prémédication vous serez conduite au bloc opératoire.
Une perfusion sera mise en place puis l’anesthésie générale sera réalisée.
Pour permettre une bonne vision, un gaz (gaz carbonique) est introduit dans l’abdomen.
L’hystérectomie est ensuite réalisée, comme si elle l’était par laparotomie (ouverture de l’abdomen) à l’aide d’instruments de chirurgie adaptés pour cette chirurgie (pinces, ciseaux, matériel de coagulation et de lavage) introduits par les trocarts mis en place.
En cas de difficultés opératoires, de constatations anatomiques particulières ou de complications, le chirurgien peut être amené à procéder à une ouverture de l’abdomen par une incision appropriée (laparo-conversion).
La pièce opératoire sera retirée de l’abdomen par les méthodes suivantes :
En cas d’hystérectomie totale, la pièce opératoire sera retirée par la voie vaginale après ouverture de ce dernier. Puis une suture du fond du vagin sera réalisée avec un fils résorbable.
En cas d’hystérectomie subtotale laissant le col en place, et en cas de suspicion d’un fibrome d’aspect suspect quant à sa bénignité, la pièce opératoire pourra être morcelée après qu’elle ait été placée dans un sac étanche afin de ne pas disperser les copeaux et risquer une greffe abdominale de ces lésions. Ce sac sera retiré par un des trous de trocart pouvant être agrandi.
La plaie vaginale est généralement fermée par des fils résorbables et ne nécessitera pas de soins particuliers. Les petites incisions abdominales bénéficieront d’un point de suture avec des fils résorbables laissé à l’air rapidement.
De façon exceptionnelle un petit drain, ressortant par l’abdomen, pourra être laissé en place 24 à 48 heures.
Certains chirurgiens laissent une mèche de gaze dans le vagin pour 24 heures pour réduire le risque de saignement.
Que se passe-t-il après l’hystérectomie ?
Après l’opération vous passerez en salle de surveillance post- interventionnelle avant de retourner dans votre chambre.
La plupart des anesthésies modernes sont courtes. L’effet est court et vous ne devriez pas avoir d’effets secondaires importants. Pendant les 24 premières heures, vous pouvez vous sentir un peu plus endormie que d’habitude et votre jugement peut être amoindri. Il est possible qu’après votre intervention vous ayez une sonde urinaire durant quelques heures voire 24 heures, mais la plupart du temps il n’y en aura pas.
Il vous sera conseillé de mettre des bas de contention les premiers jours tant que vous n’aurez pas retrouvé une mobilité normale. Par ailleurs vous pouvez déplacer le pied par des mouvements circulaires pendant environ 30 secondes plusieurs fois dans la journée tant que vous êtes alitée. Vous pourrez recevoir également des injections quotidiennes d’un agent anticoagulant pour une durée pouvant aller jusqu’à une dizaine de jours selon les cas et qui seront discutées avec l’anesthésiste.
Dès que vous pourrez boire à nouveau et après quelques gaz, votre perfusion vous sera retirée puis vous pourrez manger léger.
Les premiers jours après votre intervention et après votre retour à domicile, il est possible que vous ayez besoin d’antalgiques afin de diminuer les douleurs que vous pourriez éprouver. Afin d’éviter la constipation qui pourrait également entraîner des douleurs nous vous conseillons de manger des fruits et des fibres.
Votre transit digestif peut être quelque peu retardé ou ralenti, source d’inconfort voire de douleurs qui seront passagères.
Vous pourrez prendre une douche dès le lendemain. Les bains devront être évités durant trois semaines.
La durée d’hospitalisation est brève de un à quatre jours selon les cas. Il se peut même que l’intervention se fasse dans le cadre de la chirurgie ambulatoire dans certains cas bien précis.
Vous pourrez pendant quelques jours voire une à deux semaines être encore fatiguée. Cela peut être dû au stress et aux effets anesthésiques éventuels. La récupération sera d’autant plus rapide que vous serez active.
Vous pouvez vous attendre à avoir des saignements pendant une à deux semaines après votre intervention. L’évacuation de petits caillots n’est pas rare et sans importance si cela ne dure pas. Il vous est recommandé d’utiliser des serviettes périodiques plutôt que des tampons qui entraîneraient un risque infectieux plus important.
Le retour à vos activités professionnelles ou sportives dépend du type d’activité que vous avez. La récupération de cette voie d’abord est rapide et la convalescence dépasse rarement 15 jours.
Si vous n’êtes pas ménopausée avant l’intervention, la principale manifestation sera l’absence de règles et l’impossibilité de grossesse, ce qui ne signifie pas que vous serez ménopausée :
• si les ovaires sont laissés en place, leur fonction persistera jusqu’à la ménopause naturelle. Vous n’aurez ni bouffées de chaleur ni autre manifestation de ménopause ;
• si les ovaires sont retirés, l’intervention entraîne une méno- pause et vous pourrez avoir ensuite des manifestations telles que des bouffées de chaleur. Vous pourrez discuter avec votre médecin de la possibilité d’un traitement médical substitutif.
Si vous êtes ménopausée avant l’intervention, il n’y aura pas de modifications particulières après.
Dans tous les cas, l’hystérectomie ne modifie pas la possibilité ni la qualité des rapports sexuels. Après la sortie, il est recommandé d’attendre la visite postopératoire un mois après l’intervention pour reprendre les activités sexuelles. Les rapports sexuels seront autorisés 4 à 6 semaines après l’intervention afin de permettre à la cicatrice vaginale d’être suffisamment solide.
Y a-t-il des risques ou des complications ?
L’hystérectomie est une intervention courante et bien maîtrisée dont le déroulement est simple dans la majorité des cas.
La voie d’abord peut être modifiée selon les constatations faites au cours de l’intervention. Une ouverture de l’abdomen (laparo- convertion) peut parfois s’avérer nécessaire alors que l’intervention était prévue par voie cœlioscopique.
En cours d’opération, des lésions d’organes de voisinage de l’utérus peuvent se produire de manière exceptionnelle : blessure intestinale, des voies urinaires ou des vaisseaux sanguins, nécessitant une prise en charge chirurgicale spécifique. Dans le cas exceptionnel d’hémorragie pouvant menacer la vie, une transfusion sanguine ou de produits dérivés du sang peut être rendu nécessaire.
Hormis les effets secondaires possibles de l’anesthésie (nausées, vomissements, somnolence…), certains désagréments peuvent survenir dans la période postopératoire : en particulier des phénomènes douloureux, principalement dans l’abdomen, pouvant s’étendre aux épaules, dus à la présence de gaz dans le ventre. La prise en charge actuelle de la douleur tend à amenuiser ces phénomènes.
Comme toute chirurgie, cette intervention peut comporter très exceptionnellement un risque vital ou des séquelles graves.
Quels sont les symptômes qui pourraient vous inquiéter après le retour à la maison ?
Si vous avez des brûlures pour uriner ou si vous urinez fréquemment cela peut être dû à une infection urinaire. Il faudra donc consulter votre médecin traitant afin de faire une analyse bactériologique des urines.
Un saignement vaginal anormal ou malodorant, voire une température élevée peuvent être la cause d’une infection ou d’un hématome qui pourrait s’être surinfecté. Dans ce cas il faudra consulter votre chirurgien afin de juger de cette complication.
Si vous avez des nausées, des vomissements avec un épisode de fièvre il vous faudra également consulter votre chirurgien.
Si des douleurs au niveau des mollets ou une difficulté à respirer survenait, il faudra faire appel rapidement à votre médecin traitant.
Il se peut que les petites cicatrices soient rouges et douloureuses, cela pourrait être dû à un hématome voire à un abcès d’autant que la température pourrait être élevée. Cela nécessitera le plus souvent de simples soins locaux.
Si les ovaires ont été retirés il se peut que vous ressentiez une sécheresse vaginale qui pourrait être compensée par des lubrifiants ou un traitement hormonal substitutif que votre médecin pourrait vous prescrire.
Certains risques peuvent être favorisés par votre état, vos antécédents ou par un traitement pris avant l’opération. Il est impératif d’informer le médecin de vos antécédents personnels et familiaux et de l’ensemble des traitements et médicaments que vous prenez.