L’échographie de datation
Une première échographie est souhaitable, le plus tôt possible, idéalement vers la 8ème semaine d’aménorrhée. On peut la qualifier d’écho de datation, même s’il est encore possible de dater le début de grossesse lors de l’échographie de 12 semaines avec assez de précision.
Les intérêts de cette première échographie sont:
1-De dater le plus précisément possible le début de grossesse. Cela est important pour:
-déclarer le grossesse avant 14 semaines ;
-prescrire les trois échographies obstétricales aux bonnes dates(12, 22 et 32semaines);
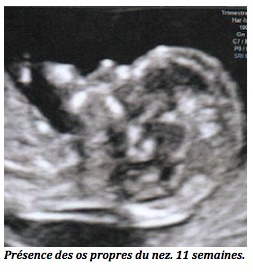
-réaliser le dépistage de la trisomie 21 et des anomalies chromosomiques par les marqueurs sériques et la mesure de la clarté nucale dans une fourchette de date qui est très précise: entre 11 semaines et 13 semaines + 6 jours;
-la mise en place de la surveillance de fin de grossesse en cas de terme dépassé.
-et décider de la conduite à tenir en cas de menace d’accouchement prématuré ou de rupture prématurée des membranes;
-choisir correctement la date de la naissance en cas de césarienne programmée ou de déclenchement dans le cadre d’une politique de programmation de principe de l’accouchement.
2-D’anticiper les conduites à tenir en cas de grossesse extra-utérine ou de grossesse arrétée, avant la survenue des complications.
Elle permet une datation (si non faite avant), une première approche morphologique permettant de voir des malformations majeures, et le calcul de risque d’anomalies chromosomiques.
L’échographie dite de 12 semaines ou « écho T1 »
Elle permet une datation (si non faite avant), une première approche morphologique permettant de voir des malformations majeures, et le calcul de risque d’anomalies chromosomiques.
On appelle anomalie chromosomique toute modification du nombre ou de la structure des chromosomes. La plus connue et la plus fréquente est la trisomie 21 ou syndrome de Down (Down syndrome) ou mongolisme. Il en existe aussi beaucoup d’autres; certaines étant incompatibles avec la vie et provoquent généralement des fausses couches, d’autres sont responsables de handicaps psychomoteurs plus ou moins lourds, d’autres enfin peuvent être parfaitement compatibles avec une vie normale.
Le risque que l’enfant soit atteint d’une anomalie chromosomique est proportionnel à l’âge de la mère comme le montre le tableau ci-contre.
La seule façon de savoir avec certitude si le bébé n’est pas porteur de ce type d’anomalie est de réaliser un prélèvement invasif, c’est-à-dire soit une amniocentèse soit une biopsie de trophoblaste (= biopsie de tissu placentaire), afin de dresser le caryotype de votre bébé. Le caryotype étant la carte génétique du bébé. Cependant, ce type d’examen comporte un risque de provoquer une fausse couche, aussi n’est-il pas proposé systématiquement mais uniquement lorsque l’on considère que le risque qu’il y ait une telle anomalie est suffisamment élevé pour justifier le risque du prélèvement.
Il s’agit donc de chercher à évaluer de la manière la plus fiable possible le pourcentage de risque qu’il y ait une anomalie chromosomique.
Il existe d’assez nombreuses méthodes pour calculer ce risque et ne tenir compte que de l’âge de la mère est très insuffisant dans la mesure où les femmes enceintes jeunes étant plus nombreuses que les femmes âgées, les trisomiques se rencontrent plus souvent chez les moins de 38 ans! Elles ont toutes été scientifiquement évaluées, la meilleure méthode étant celle qui induit le plus petit nombre de prélèvements inutiles (donc de fausses couches injustifiées), tout en permettant de dépister le plus grand pourcentage possible d’anomalies chromosomiques.
Compte tenu de ces impératifs, la technique actuellement recommandée par l’ensemble de la communauté scientifique est une méthode qui associe, selon un algorithme de calcul statistique, les trois éléments suivants :
-Le risque lié à votre âge : on sait que plus l’âge de la mère augmente, plus le risque d’anomalie est important. Par exemple il passe de 1/1500 à 20 ans à 1/128 à 39 ans.
-Le risque lié à l’épaisseur de la nuque du fœtus. Cette mesure sera faite par votre gynécologue à l’aide de l’échographie, entre 11 et 13 semaines d’aménorrhée.
-Le risque calculé d’après certains dosages effectués au premier trimestre (bêta-hCG et protéine PAPP-A).
Ces trois éléments permettent d’établir un pourcentage global de risque d’anomalie chromosomique.
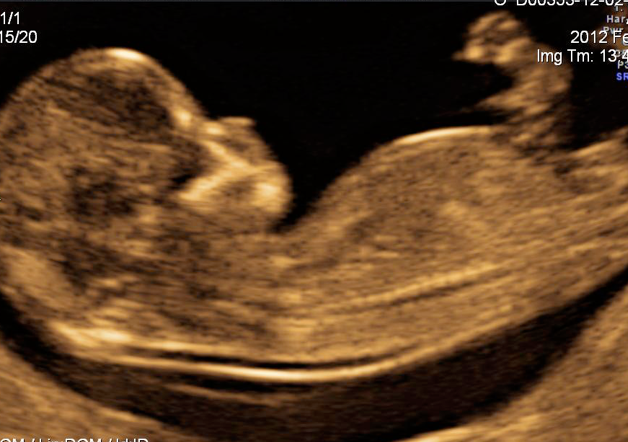
La mesure de la clarté nucale doit être réalisée entre 11 et 13 SA + 6 J ou sur un fœtus ayant une LCC entre 45 et 84 mm.
LE DIAGNOSTIC PRÉNATAL NON INVASIF (DPNI)
Voir le chapitre: le dépistage des anomalies chromosomiques au premier trimestre.